Новая жизнь для мамы, начавшаяся с наступлением беременности и рождением ребенка не только сопровождается множеством радостных событий, но преподносит время от времени неприятные послеродовые боли. Такова природа, с этим не поспоришь. Важно, чтобы молодая мама знала об этом и тщательно следила за своим здоровьем, не подвергая дополнительному стрессу себя и малыша.
Послеродовой период часто переносится не менее тяжело, чем беременность: могут начаться болевые ощущения в промежности, внизу живота или в пояснице. Это нормальный процесс восстановления организма, возвращение всех органов в прежнее состояние, и примерно через два месяца все процессы должны придти в норму. Если же этого не случилось, то понадобится врачебная консультация.
Что предпринимать при болях внизу живота после родов
Самое первое, что должна предпринять женщина, испытывающая сильные боли – не терпеть героически, а обратиться к врачу, чтобы выяснить их причину и в зависимости от диагноза терпеливо ждать, когда произойдет полное заживление органов либо начинать лечение. Яркий показатель патологии послеродового периода – повышение температуры наряду с болями в животе. Это признак попадания инфекции, и о других вариантах, кроме помощи медиков, не может быть речи.
Если боли носят эпизодический характер, то есть похожи на схватки, но не приносят затяжных болевых ощущений, то — это явный признак сокращения матки. В этом случае и потерпеть можно.
Что касается питания, то необходимо рационально организовать свое питание, это важно особенно для мам, кормящих грудью. Все, что потребляет мама, поступает с ее молоком в организм ребенка и оказывает при этом большое влияние на работу собственного пищеварительного тракта, поэтому нужно исключить из рациона острую, соленую, жирную пищу, больше употреблять продуктов, богатых кальцием и витаминами.
При скоплении газов можно в щадящем режиме массажировать область кишечника.
Для того чтобы избежать чрезмерного заполнения мочевого пузыря, необходимо через определенное время регулярно его опорожнять, даже если нет явного желания сходить в туалет.
Для более продуктивной организации процесса восстановления после родов медики рекомендуют мамам выделить несколько минут в день для гимнастики. Несколько несложных упражнений, рекомендованных врачом, помогут быстрее укрепить ослабленные мышцы и организм в целом.
Необходимость лечения послеродовых болей
Естественно, что любую женщину будут беспокоить и нервировать болевые ощущения послеродового периода, и первым желанием будет поскорее от них избавиться. Дело в том, что невозможно самостоятельно определить причину возникновения симптомов болей, поэтому, главное, что нужно усвоить – ни в коем случае не предпринимать никаких методов самолечения. Каждый случай носит индивидуальный характер, зависит от многих факторов:
- От того, как протекали роды;
- От физиологического строения организма;
- От питания.
Задача молодой мамы в этом случае – контролировать болевые ощущения. Если они принимают затяжной характер и приносят страдания – без промедления обращаться к врачу.
Очень часто после родов женщины жалуются на сильные боли различного характера. У многих рожениц появляется головная боль, которая обусловлена неправильным дыханием во время схваток и в норме проходит в течение нескольких дней после родов. Нередко молодые мамы жалуются на боли в груди из-за прилива молока и затвердения в молочных железах. В таком случае врачи советуют им приобрести молокоотсос и постоянно сцеживать оставшееся молоко после каждого кормления.
Также неприятные боли после родов могут возникнуть в некоторых частях опорно-двигательной системы женщины – в шее, позвоночнике и мышцах. По своей напряженности роды можно сравнить с интенсивной спортивной тренировкой. И для неподготовленного организма такая нагрузка может оказаться чрезмерной. Это вполне может привести к возникновению чувства скованности в шее и плечах. Растяжение мышц позвоночника в процессе рождения ребенка приводит к возникновению болей в пояснице, которая может распространяться и на ноги. Руки тоже могут немного болеть, но уже не из-за тяжелых родов, а потому, что женщина вынуждена постоянно носить своего новорожденного малыша на руках.
Но самые сильные боли после родов обычно возникают и швов, внизу живота и в спине.
Боли в швах мучают не только тех мам, которые рожали посредством кесарева сечения, но и тех женщин, у которых в процессе родов появились разрывы. Швы должны зажить в течение нескольких недель после родов. И все это время их нужно правильно обрабатывать, не допуская их загрязнения, намокания, а также сильной нагрузки на них. На швы нельзя резко садиться, а лучше вообще приспособиться присаживаться полулежа.
Если сильно болят швы после родов, можно принимать обезболивающее. Но важно вместе с врачом подобрать препарат, безопасный при кормлении грудью. Старайтесь больше двигаться. Вы будет чувствовать некоторый дискомфорт в швах, но это позволит Вам предотвратить возникновение действительно сильной боли. Если заметили набухание шва или кровотечение, немедленно обращайтесь к доктору.
Тридцать девятая неделя беременности
Наступила 39 долгожданная неделя беременности и ваш малыш продолжает расти. В это время легкие ребенка уже готовы вдохнуть первый воздух, но пока он продолжает питаться благодаря пуповине и плаценте.
Воздух и питательные вещества поступают через вену и две артерии в пуповине. Именно по этой причине после рождения ее перерезают не сразу, а только тогда, когда в ней прекращается пульсация.
Малышу стало совсем тесно, учитывая его рост, который составляет около 50 см. Вес в норме также немалый и варьируется от 3 до 3,5 кг. Подкожная основа крохи развита достаточно, а кожные покровы приобрели бледно-розовый оттенок.
Клетки спинного мозга развиты хорошо, но полное развитие ЦНС будет проходить уже после появления крохи на свет. В кишечнике ребенка уже есть ворсинки, которые продвигают пищу, а желудок вырабатывает все необходимые ферменты. Бактерии, которые требуются для полноценного усвоения пищи, пока еще поступают из организма мамы.
Первый кал малыша, который называется меконий, может выходить в околоплодные воды. В этом случае врачами проводится очистка бронхов малыша. Но в большинстве случаев первородный кал выходит уже после рождения крошки.
Ощущения
Приготовления к родам не выходят из головы. Женщина собирает вещи и десятки раз обдумывает и обговаривает с гинекологом все детали схваток и способов, которые позволят облегчить роды.
Роды еще не наступили, и спешить некуда, ведь еще ни одна женщина не осталась беременной на всю жизнь. На 39 неделе беременность не относится к категории переношенных. Поэтому главное, не нервничать. Каждая беременность носит индивидуальный характер.
Отметим признаки переношенной беременности:
- Снижение количества околоплодных вод;
- Мутность околоплодных вод;
- Старение плаценты;
- Снижение количества передних вод или их полное отсутствие;
- Нехватка смазки.
Все это характерно для периода после 40 недель, когда роды стимулируют разными методами, к которым относятся: кесарево сечение и введение необходимых препаратов.
Такие методы вызваны прекращением роста плода или серьезными заболеваниями беременной, в числе которых лидерами являются диабет и гипертония.
Волноваться в таком случае не нужно, поскольку врачи контролируют процесс.
Если будет необходимо, назначаются дополнительные анализы и УЗИ. Пока же, думать об этом рано и рассмотрим состояние живота.
Живот
Состояние живота после 38 недели беременности зависит от индивидуальных особенностей организма. У некоторых женщин он опускается еще за несколько недель до родов, у других – непосредственно перед появлением крохи.
В течение суток мама ощущает около 20-ти шевелений малыша, которые отличаются легким, но отчетливым надавливанием. Это свидетельствует о том, что он готов к выходу в мир. Дно матки уже отклонено немного вперед, тонус пресса значительно падает. Голова малыша, если положение тела правильное понемногу входит в направлении таза.
На этой неделе кожа растянулась до предела. Появились пигментные пятна, и многих мам начинает беспокоить кожный зуд.
Это временная симптоматика, которая по истечение двух недель исчезнет сама собой. Живот очень большой. Малыш не такой активный, как раньше, но его движения ощущаются более отчетливо.
Нередко живот становится очень твердым, особенно в случае ложных схваток. Это естественный процесс, во время которого матка начинает тренироваться. Для снятия напряжения необходим покой и полное расслабление.
Если речь идет о второй беременности, то симптоматика ничем не отличается от первых родов и матери немного проще сориентироваться с предвестниками рождения. Тем более организм уже имеет опыт и необходимо просто положиться на него.
Выделения
К естественным выделениям на 39 неделе беременности относится появление молозива. Грудь набухает и это вполне нормально.
Главное соблюдать гигиену и оберегать железы от травм и переохлаждения, хотя это относится к организму.
На протяжении всего срока беременности шейка матки закрыта пробкой, которая представляет собой слизистую массу. Начать отходить пробка может даже раньше 39 недели. Выделяется тягучая слизь кремового, белого или желтого оттенка. Если присутствуют незначительные кровяные прожилки это тоже не повод для беспокойства.
Пробка отслаивается постепенно и этот процесс не говорит о том, что начнутся роды. Посещение больницы в таком случае не обязательно, хотя сообщить об этом гинекологу необходимо.
Отхождение пробки приводит к тому, что матка больше не имеет надежной защиты от бактерий и инфекций, а потому придется отказаться от купания в прудах и речках. Также в это время лучше исключить половую жизнь.
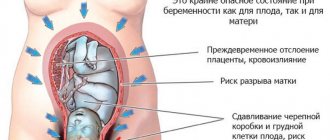
Если начинают появляться обильные кровяные выделения, то это свидетельствует о том, что роды могут начаться в течение нескольких часов. О преждевременном отслоении плаценты заявит кровотечение. В обоих случаях следует немедленно отправляться в больницу.
Еще один вид выделений, при котором вытекает прозрачная жидкость, заявляет об отхождении околоплодных вод. Их подтекание уже наблюдается некоторое время.
Пузырь лопает мгновенно, и жидкость выходит сразу. Такой предвестник родов виден сразу. Боли отсутствуют. Ждать, пока начнутся схватки нельзя, нужно немедленно выезжать в больницу.
Довольно часто воды не отходят и их подтекание не наблюдается. Это вполне нормально и не вызывает никакого беспокойства, тем более, что прокалывание пузыря – простая и безболезненная процедура.
Непосредственно перед родами женщины могут отметить такие признаки:
- Повышенный аппетит;
- Уменьшение веса;
- Отхождение защитной пробки и кровянистых выделений;
- Возникновение жидкого стула;
- Возникновение инстинкта «гнездования».
Главное – это поддержка! На 39 неделе будущая мама больше всего нуждается в поддержке всех близких, родных и любимых. Именно они способны заменить все лекарственные препараты и лучших гинекологов.
Но в поддержке нуждается не только мама, а и маленькая кроха. Он уже готов прийти в мир людей и ему необходимо помочь в этом. Поэтому разговаривайте с ним, и все у вас будет хорошо!
Источник: https://moeditya.com/pregnancy/39-nedelya-beremennosti
Боли в животе после родов
Немало дискомфорта приносят женщине и боли в животе. Они вполне естественны, так как половые органы приходят в норму после прохождения по родовым путям ребенка. Заживают растянутые и поврежденные внутренние ткани, затягиваются образовавшиеся в них микротрещины. И на протяжении первой недели после родов живот сильно тянет.
Также болит живот после родов и еще по одной причине – под воздействием гормона окситоцина матка начинает активно сокращаться, вызывая ощущения, похожие на схватки. Боль в животе усиливается во время кормления грудью, когда окситоцин вырабатывается наиболее активно. Но такие боли также уходят в течение 1-2 недель. И чем чаще Вы будете прикладывать малыша к груди, тем быстрее все пройдет.
В некоторых случаях после родов требуется выскабливание из матки остатков последа. Врачи могут это заметить сразу после родов или через несколько дней на УЗИ. Выскабливание — процедура довольно болезненная и впоследствии сопровождается продолжительными болями в области матки.
Иногда причиной болей в животе бывает эндометрит. Это воспаление в матке, возникающее из-за попадания в нее бактерий, вирусов или грибков во время тяжелых родов или кесарева сечения (также очень часто при абортах). Кроме болей в животе эндометрит сопровождается повышением температуры, а также кровянистыми выделениями у женщины. Лечение нужно начинать как можно быстрее.
А бывает и так, что причиной боли в животе являются проблемы с желудочно-кишечным трактом или, например, запор. И в таком случае, чтобы избавиться от боли женщине нужно всего лишь подкорректировать свой рацион питания.
Но зачастую самостоятельно определить причину болей сложно. Поэтому лучше всего обратиться к доктору, который сможет провести диагностику и назначить правильное лечение.
Еще одна проблема, которая мучает молодых мам — боли в спине после родов. Болит поясница, шея и плечи, и причин тому может быть множество. Нагрузки во время родов и ежедневное ношение ребенка на руках — это лишь небольшая часть возможных причин.
В процессе рождения ребенка мышцы таза у женщины сильно растягиваются, чтобы позволить крупной головке и телу малыша пройти. Также во время родов у женщины могут возникнуть и родовые травмы – смещения бедренных суставов или позвонков крестцового и поясничного отделов. Особенно трудно приходится роженицам с большим весом, женщинам с искривлением позвоночника, а также тем, у кого отсутствует физическая подготовка.
Для того, чтобы избежать таких проблем, врачи советуют беременным посещать подготовительные курсы, где их научат правильно дышать и принимать наиболее безопасные позы во время схваток. Кроме того, врачи рекомендуют роженицам отказываться от сильной анестезии, которая не позволяет женщине контролировать процесс родов. При сильной нагрузке на суставы роженица чувствует усиление боли и автоматически меняет положение, чтобы облегчить нагрузку. Если же анестезия полностью снимает боль, то женщина может не почувствовать смещения суставов. И безболезненно пережив несколько часов родов, она начинает мучатся с сильнейшими ежедневными болями в бедрах и пояснице, которые проходят только в течение года. А в случае сильной родовой травмы, может потребоваться даже оперативное вмешательство. Но чаще всего применяют физиотерапию, ЛФК и массаж. Выбор препаратов во время лактации сильно ограничен, поэтому подобрать обезболивающее крайне сложно.
Еще одна распространенная причина болей в животе после родов – растяжение мышц живота и сокращение мышц спины во время беременности. Такие боли имеют свойство сохраняться и в послеродовой период, напоминая о себе в моменты приседаний, наклонов и подъема тяжестей.
Какими бы ни были причины болей после родов, женщины должны помнить о том, что в послеродовой период очень важно ограничивать свою активность, не заниматься тяжелым трудом и просто поберечь себя. Уделите внимание своему здоровью, чтобы восстановление Вашего организма прошло быстро и безболезненно.
Боль в животе после родов – процесс, через который проходит любая женщина. Достаточно долго ваши мышцы находились в неимоверном напряжении, вы освободились от ребенка. После родов боль длится в течение нескольких дней.
Ваш организм приходит в норму, мышцы отдыхают. Еще одной причиной после родов может быть эпизиотомия, после который швы довольно долго болят.
Этиология физиологических болей
Болезненное состояние характерно для предменструального синдрома. Ломота в животе иногда возникает при овуляции. У нерожавших женщин болезненные ощущения встречаются до появления месячных, рожавшие испытывают боль после них. Причины кроются в излишнем растяжении стенок матки и возникают как следствие перенесенных болезней.
Помощь заключается в приеме болеутоляющих средств. Колики могут быть довольно сильными, необходимо исключить перитонит органов брюшной полости.
Читать дальше Воспаление яичников симптомы лечение в домашних условиях
Беременность и болезненные ощущения – состояние для женщины физиологическое и связано оно с тем, что растущая матка все больше давит на соседние органы – кишечник, почки, мочевой пузырь. Острая боль, отдающая в нижнюю часть спины и поясницу в первом триместре, говорит о неблагополучном течении беременности.
Если появились приступообразные колики внизу живота, нужно немедленно обратиться за помощью. Это опасные симптомы, есть угроза выкидыша или самопроизвольный аборт.
К разряду физиологических относятся боли, возникающие из-за излишнего напряжения мышц пресса или растяжения связок, которые держат матку в определенном положении.
После родов в матке иногда возникает воспалительный процесс из-за проникновения микробов. Может повышаться температура, наблюдаются гнойные выделения из влагалища. Поэтому после родов в обязательном порядке проводят ревизию матки по поводу возможных остатков плаценты и кровяных сгустков.
Восстановительный период после родов у женщин не всегда проходит гладко. Организму необходимо некоторое время на восстановление после такого «стресса». После родов сокращение матки вызывает болевые ощущения. Сильные схваткообразные боли после родов связаны со стимуляцией ребенком соска при кормлении грудью. Также боль усиливается из-за давления расположенных рядом органов, например, переполненный мочевой пузырь.
Вполне объяснима ломота после родов в результате кесарева сечения. Причиной этих болевых ощущений после родов бывает наличие сгустков в матке или травма лобковой кости. Если симптомы нарастают, повышается температура – женщина требует незамедлительной консультации и помощи доктора.
Болит низ живота после родов
При вскармливании грудью, организм вырабатывает – гормон, который приводит к сокращению матки. После родов это всегда вызывает небольшие болевые ощущения. Для того чтобы как можно быстрее избавиться от неприятных болей внизу живота стоит чаще прикладывать ребенка к груди. В основном боль является естественной, но есть случаи, когда без помощи врача не обойтись. Эндометрит – это воспаление слизистой матки. Если во время родов в матку проникли инфекция и микробы – грибковые образования и бактерии, слизистая воспаляется, и начинаются боли.
Чаще всего это происходит при . Симптоматическая картина при этом выглядит следующим образом – боли в низу живота, повышенная температура, кровянистые выделения с гноем. Боли могут быть вызваны процедурой выскабливания. Если при исследовании матки на третий день после родов, там обнаруживаются частицы последа, необходимо провести данную процедуру, чтобы избежать гнойных процессов.
У некоторых рожениц после родов начинают обостряться заболевания желудочно – кишечного тракта. Эти боли отдают в низ живота. Частое явление после родов – смена вкуса к пище, а новый образ питания также может на время вызвать боли в животе. Смена пищи может приводить к запорам, которые провоцируют боль в кишечнике.
Наиболее распространены боли внизу живота после кесарево сечения. И это не удивительно, так как женщине хирургически разрезали ткани в брюшине.
Еще одна причина возникновения болей внизу живота – чрезмерное скопление газов. Газы не смогли во время выйти с кишечника из- за хирургического вмешательства. Они начинают распирать живот и при этом доставлять довольно болезненные ощущения.
Если боли длятся не более 2-5 дней и они не слишком сильны, поводов для беспокойства нет. Помните, что при вынашивании ребенка матка значительно увеличивается в размерах. После того, как ребенок вышел, мышцы матки начинают интенсивное сокращение, чтобы вернуть прежнюю форму.
Такая работа мышц не может проходить без боли. Заполненный мочевой пузырь может так же вызвать болезненные ощущения. Поэтому необходимо внимательно следить за тем, чтобы женщина после родов как можно быстрее помочилась. Если она не может это сделать сама, ей вводят катетер.
Боль может усиливаться при чихании, кашле, поднимании даже небольших тяжестей. Частота и продолжительность этих болевых ощущений в животе зависит от того, насколько легко или тяжело прошли роды. Организм проделал большой путь, и его восстановление всегда сопровождается болями в теле, особенно в животе, где находился ребенок и как он выходил.
Послеродовое воспаление придатков – или аднексит. Вначале боль небольшая, тянущая, и никакого внимания женщина этому не придает. Но если через небольшой промежуток времени боль не проходит, а начинает усиливаться стоит немедленно обратиться к специалисту. Попадание инфекции при родах как естественных, так и при кесаревом сечении может вызвать перитонит. Он характеризуется очень сильной болью внизу живота, наблюдается повышение температуры, а прикосновение к местам, которые болят, вызывает еще большие мучения.
Во время вынашивания ребенка, кости таза начинают расширяться, чтобы ребенок успешно прошел через таз. После родов они начинают снова возвращаться в свое привычное положение. Это сопровождается большим притоком крови. Такая процедура восстановления организма всегда сопровождается небольшими ноющими болями. Боль может возникнуть и из -за травмы лобкового хряща во время родов.
Если после родов женщина испытывает очень , которая отдает в позвоночник. Это может свидетельствовать о травме некоторых позвонков во время родов. В этом случае необходимо немедленно обратиться к врачу.
После родов у женщины может развиться . Он возникает в том случае, если плацента не была полностью удалена. Остатки плаценты оседают на стенках матки, провоцирую возникновение кровяных сгустков. Матка старается всячески избавиться от этих элементов. Начинает сокращаться, возникают боли, которые женщина чувствует внизу живота. Боли усиливаются и не проходят на протяжении длительного периода времени. В таких случаях необходима срочная консультация врача, чтобы предотвратить нагноения в матке.
Боли после родов естественны. Но если они все- таки мучают вас и вы не хотите их терпеть, стоит проводить специальный комплекс физических упражнений, помогающих как можно быстрее привести мышцы в тонус и восстановить свой организм. Особо важно следить за своим питанием после родов, и употреблять в пищу здоровую еду. При скоплении газов полезно делать массаж, проводя круговыми движениями по животу. Тогда никакие боли долго вас мучить не будут.
На протяжении всего периода вынашивания ребенка женский организм приспосабливался к изменяющимся условиям. Матка увеличивалась по мере роста плода, изменялось расположение внутренних органов, сдавливались сосуды и нервные сплетения.
Роды – это внезапное избавление от 4-5 кг, а иногда и значительно большего веса, а также уменьшение объема живота. Органы должны прийти в свое первоначальное состояние, поэтому можно принимать как норму то, что после родов болит низ живота. В большинстве случаев это показатель физиологического течения послеродового периода.
Профилактика
Для того чтобы предотвратить колит как острый так и хронический, необходимо вовремя и регулярно посещать специалистов для профилактических исследований. Вовремя лечить кишечные инфекции и заболевания кишечника, глистные инвазии.
Необходимо всегда и строго придерживаться правил рационального и здорового питания, что особенно актуально при хроническом колите. Строгое соблюдение диеты позволит добиться длительной ремиссии.
На протяжении всего периода вынашивания ребенка женский организм приспосабливался к изменяющимся условиям. Матка увеличивалась по мере роста плода, изменялось расположение внутренних органов, сдавливались сосуды и нервные сплетения.
Роды – это внезапное избавление от 4-5 кг, а иногда и значительно большего веса, а также уменьшение объема живота. Органы должны прийти в свое первоначальное состояние, поэтому можно принимать как норму то, что после родов болит низ живота. В большинстве случаев это показатель физиологического течения послеродового периода.
Читать дальше Стали появляться синяки на ногах
Когда это считать нормой
На протяжении всей беременности главным гормоном женского организма был . Он снижал тонус матки до момента родов, подавлял секрецию пролактина. Но к дню родоразрешения его концентрация снизилась, но началась активная выработка окситоцина и пролактина. Окситоцин управляет сократимостью гладкой мускулатуры матки, но он необходим и в послеродовом периоде, а также на протяжении всего времени лактации.
Сокращения мускулатуры матки необходимо во время родов не только для раскрытия шейки и изгнания плода. После отделения плаценты маточные стенки представляют собой сплошную раневую поверхность с кровоточащими сосудами. Для гемостаза только активации свертывающей системы недостаточно. Должен произойти спазм сосудов и уменьшение их просвета. Окситоцин обеспечивает дальнейшее сокращение матки после рождения ребенка, позволяет остановиться кровотечению.
Размеры матки в послеродовом периоде уменьшаются очень быстро. Врач оценивает их ежедневно во время обхода по высоте стояния дня. Нормальными темпами сокращения считаются следующие:
- сразу после родов – на 4 см выше пупка (или 20 недель беременности);
- конец первых суток – на уровне пупка;
- на второй день – на ширину одного пальца ниже пупка;
- на 3 сутки – на 2 пальца ниже пупка;
- 4 сутки – на середине расстояния между лонным сочленением и пупком;
- на 6 сутки – до 9 см выше лобка;
- на 10 сутки – немного выступает над лоном;
- к 6-8 неделе соответствует состоянию до беременности.
Очень болезненны, но и послеродовые сокращения нельзя назвать приятными. Чаще всего они связаны с кормлением грудью.
В механизме образования и выделения молока участвуют два гормона. Пролактин обеспечивает синтез молока в альвеолах. Его выведение регулируется окситоцином. Во время прикладывания ребенка к груди происходит раздражение сосков, которое стимулирует выброс окситоцина гипофизом. Гормон влияет не только на миоциты молочной железы, его стимулирующее действие распространяется и на миометрий. В первые несколько суток при каждом кормлении грудью женщина испытывает схваткообразные боли, которые напоминают таковые во время родов.
Сколько болит живот после родов?
Это физиологический процесс, он зависит от индивидуальных особенностей и скорости сокращения матки. В большинстве случаев через 2 месяца неприятные ощущения прекращаются.
Также не стоит забывать о тех, кто рожал с помощью операции кесарева сечения. В этом случае физиологическая боль внизу живота будет естественной реакцией на нарушение целостности передней брюшной стенки. Боль является послеоперационной. Но она непродолжительна. В условиях больницы для купирования болевого синдрома используют наркотические анальгетики, т.к. они обладают более выраженным анальгезирующим действием. Примерно через двое суток можно перейти на обезболивание раствором анальгина, который при небольших дозах будет безопасен для ребенка.
Признаки патологического процесса
Если после родов живот болит по естественной причине, для этого состояния не характерны дополнительные признаки. При наличии патологического процесса боль может иметь различный характер и сопровождаться изменениями со стороны общего состояния.
Эндометрит
В течение первых суток выделения из половых путей должны приобретать характер коричневых, слизистых, все меньше напоминающих кровь. Но иногда кровотечение не уменьшается, а внезапно усиливается. Одновременно появляются тянущие боли внизу живота. Дополнительными признаками являются следующие:
- повышение температуры;
- признаки интоксикации;
- гноевидные выделения из половых путей;
- признаки субинволюции матки;
- тахикардия.
Эти симптомы характерны для послеродового эндометрита. Состояние чаще всего развивается после кесарева сечения, но может быть и как результат естественных родов. Эндометрит относится к инфекционным послеродовым осложнениям и требует немедленного реагирования врача.
Причиной и становится нарушение сократимости, которое связано с задержкой частей плаценты или плодных оболочек. Пока они находятся в матке, она не способна нормально сокращаться, а значит, патологический процесс будет прогрессировать.
Эндометрит угрожает перейти в параметрит – воспаление околоматочной клетчатки, пельвиоперитонит – поражение тазовой части брюшины, перитонит – инфекционно-воспалительный процесс в брюшной полости. Боли в животе в этом случае будут только нарастать.
Симфизит
В отдельных случаях определить, почему низ живота продолжает болеть даже в отдаленном периоде после родов, может только рентгенолог вместе с травматологом. Причиной часто становится симфизит – расхождение костей лонного сочленения.
Предпосылки для появления этой патологии связаны с физиологическими причинами. Виноват все тот же прогестерон, а также гормон релаксин, выделяемый плацентой. Он приводит к размягчению, расхождению сустава лонного сочленения. Это необходимо, чтобы родовой канал мог максимально приспособиться под параметры плода.
В норме расстояние между двумя костями этого сустава не превышает 1 см. Лонное сочленение относится к полуподвижным соединениям. Это значит, что допускается минимальный объем смещения его поверхностей относительно друг друга. Во время рождения ребенка сустав может расходиться на дополнительных 5-6 мм. Но иногда в дело включаются патологические процессы, тогда смещение достигает критической величины и приводит к появлению боли, локализующейся внизу живота.
Степени расхождения:
- 1 степень – расхождение 5-9 мм;
- 2 степень – 10-20 мм;
- 3 степень – более 20 мм.
Послеродовые боли, спровоцированные симфизитом, чаще всего появляются через 2-3 суток после родов. Женщина, лежа в постели, не может приподнять вверх ноги, боль доставляет ходьба. Точный диагноз можно поставить только после проведения рентгендиагностики.
Запор
Послеродовые боли в животе могут быть связаны с более банальной причиной. Кишечник после беременности и родов не всегда быстро приходит в нормальное состояние. Иногда требуется время, чтобы его завести. Но все это время кал будет накапливаться, расширять сигмовидную кишку и ампулу прямой кишки. Это сопровождается тянущей, ноющей, распирающей болью в животе, проявляющейся примерно через неделю после родоразрешения. Если своевременно не принять меры, то запор перейдет в крайнюю степень.
У некоторых женщин после родов поход в туалет связан с определенным страхом повредить имеющиеся швы на промежности или геморроидальные узлы. При этом застойные процессы в кишечнике усугубляются: жидкость из кала постепенно всасывается обратно в кишечник, он становится сухой и в большей степени может привести к повреждению нижней части кишечника.
Наличие нарушений стула вредит не только пищеварительному тракту. Это приводит к смещению или сдавлению матки, и может привести к субинволюции.
Плацентарный полип
Задержка частей плаценты в полости матки, скорее всего, приведет к кровотечению в раннем послеродовом периоде. Но иногда небольшие части, микроскопические ворсины хориона позволяют полноценно сократиться матке, а признаки патологии появляются через продолжительное время.
Клиническая картина проявляется спустя 4-5 недель. Боль внизу живота не является характерным признаком патологии, на первое место выходят кровотечение, следствием которого является снижение гемоглобина, слабость, головокружение, тахикардия. Маточные боли после родов появляются после присоединения инфекции и развития эндометрита. Дальше клиническая картина будет развиваться по классической схеме воспаления матки.
Остеохондроз
Во время беременности у женщины изменяется осанка. Это связано с увеличением веса и его перераспределением в область живота. Если беременная не использовала специальный поддерживающий бандаж, то болевой синдром будет выраженным.
После родоразрешения не все становится сразу на свои места. Иногда за время беременности происходит сдавление нервных сплетений, а после родов это может проявиться признаками остеохондроза или неврита. Боль внизу живота будет сочетаться с иррадиацией ее в брюшную полость.
Когда нужно к врачу
Длительность периода болевых ощущений зависит от индивидуальных особенностей и скорости инволюции матки. В большинстве случаев в течение первых двух недель физиологический дискомфорт, связанный с кормлением ребенка, постепенно уменьшается. Боль появляется уже не на каждое кормление, ее интенсивность падает. Когда матка сократиться полностью, этот симптом исчезнет.
Но существуют признаки, которые говорят о возможном патологическом процессе. При их появлении не стоит затягивать с визитом к врачу:
- температура, сначала может быть небольшой, а затем повышаться до 39°С;
- нарушение общего самочувствия – слабость, непроходящая после отдыха;
- тянущая боль внизу живота, которая присутствует постоянно;
- озноб как симптом повышения температуры;
- головная боль;
- кровянистые выделения из половых путей (они могут усиливаться, изменять характер из слизистых в более жидкие, напоминающие алую кровь);
- схваткообразная боль, напоминающая спазмы, после чего выделяются сгустки крови;
- отсутствие стула более двух суток;
- неспособность оторвать пятки от постели в положении лежа;
- изменение походки на переваливающуюся, «утиную»;
- внезапное появление кровотечения через продолжительный период после выписки из роддома.
При плацентарном полипе кровотечение обычно интенсивное, начинается через месяц-два после рождения ребенка. При этом его можно дифференцировать от менструации: во время месячных ежедневно изменяется характер кровотечения, оно становится менее интенсивным. В случае плацентарного полипа выделения алого цвета и только усиливаются.
К гинекологу можно обратиться при любых изменениях, которые женщина посчитает отличными от физиологических.
Боли при нарушениях работы кишечника
Дискомфорт может быть вызван болезнями других органов:
Все они сопровождаются болевыми ощущениями разной силы и локализации. Много женщин испытывают спазмы, кишечник вздувается, нарушается его работа, присоединяется тошнота, рвота, пропадает аппетит.
Причины болей брюшины, непосредственно справа характерно для аппендикса. При воспалении сигмовидной кишки к болям присоединяются позывы на дефекацию, наблюдается как жидкий стул, так и запор. Болевые ощущения у женщин внизу усиливаются во время ходьбы, отмечается стул с примесью крови и гноя.
Неспецифический язвенный колит поражает кишечник, характеризуется частыми кровавыми испражнениями. Симптомы стихают после акта дефекации, повышается температура, понижается аппетит и масса тела.
Грозное заболевание, при котором страдает кишечник – непроходимость. Появляется внезапно, разлитая боль ощущается непосредственно в области пупка и внизу живота. Сопровождается:
- вздутием;
- рвотой;
- полным или частичным отсутствием стула.
Женщина принимает наиболее щадящую позу эмбриона, необходимо хирургическое вмешательство.
Другие причины – это хронический запор и синдром раздраженного кишечника. Запоры характеризуются чувством распирания, раздраженный кишечник приводит к жидким водянистым испражнениям, сменяясь запорами.
Способы улучшить состояние
При наличии болевого синдрома, напоминающего боли в животе, как при месячных, необходимо установить причину этого состояния. Обязательными этапами являются осмотр врача. Он позволяет оценить размеры матки, насколько они соответствуют сроку, консистенцию, подвижность органа, распространенность болевого синдрома.
Также обязательно проводится УЗИ. С его помощью можно заметить расширенную полость матки, наличие в ней сгустков, остатков плаценты. Если причина в плацентарном полипе, будет заметно объемное образование. Воспалительный инфильтрат вокруг матки говорит в пользу развития воспалительного процесса.
Дополнительная диагностика зависит от сведений, полученных на первых двух этапах. Может потребоваться проведение , лапаротомии, рентгендиагностики.
Улучшить состояние женщины и уменьшить болевой синдром можно в зависимости от причин появления боли.
В послеродовом периоде использовать лекарственные препараты следует с осторожностью, большинство из них проникает в грудное молоко. Тех минимальных концентраций для небольшого веса плода может быть достаточно, чтобы вызвать побочные реакции.
Боли, связанные с естественным процессом инволюции матки не снимают с помощью спазмолитиков или нестероидных противовоспалительных средств. Схватки, напоминающие родовые являются естественным процессом, и появляются только при кормлении ребенка. Они кратковременны и не нарушают общего самочувствия. При их появлении нужно сделать несколько спокойных дыхательных движений. Постепенно эти симптомы исчезнут самостоятельно.
Субинволюция матки, которая еще не привела к появлению эндометрита, лечится с помощью удаления остатков плодного места из маточной полости. Дальнейшая тактика состоит в назначении сокращающих средств, антибиотиков для профилактики инфекции.
Если болевой синдром связан с воспалением, необходимо оценить степень тяжести и назначить соответствующее лечение. При эндометрите проводят антибиотикотерапию, что препятствует инфекционному процессу распространиться дальше, и детоксикацию с помощью внутривенного введения инфузионных растворов.
После купирования острого воспаления, для профилактики спаечного процесса, который приводит к появлению , необходимо назначение физиопроцедур:
- магнитотерапии;
- лазеротерапии;
- диадинамических токов;
- лекарственного электрофореза.
Запор после родов необходимо лечить с помощью диеты и слабительных средств. Рекомендуются средства, которые действуют мягко в просвете кишечника. Иногда для запуска кишечника достаточно ложки касторового масла. Также применяют лактулозу, сладкую по вкусу и без неприятного запаха. Для новорожденных детей она безопасна.
Диета при запорах включает продукты, богатые клетчаткой и обладающие слабительным действием. Нужно съедать в день несколько плодов кураги или чернослива, салат из вареной свеклы или суп-свекольник. Но переусердствовать не стоит, злоупотребление послабляющей диетой приведет к выраженному ускорению перистальтики и спастическим болям в животе.
Расхождение лонного сочленения лечится долго, необходимо соблюдение постельного режима. При возможности, женщина находится не в традиционной постели, а в специальном гамаке, который помогает сближать кости таза. Для обезболивания используют нестероидные противовоспалительные средства.
Чтобы облегчить состояние, необходимо ношение бандажа, для равномерного распределения массы тела используют трость. Хорошо помогают в восстановлении кровообращения и срастания симфиза физиопроцедуры.
Многие считают, что за время вынашивания ребенка организм женщины обновляется и омолаживается. Но это мнение скорее относится к заблуждениям. В период беременности женский организм испытывает колоссальные нагрузки, он перестраивается под нужды ребенка, порой в ущерб матери. После родов ей нужен период для восстановления, который не всегда проходит безболезненно. Но следует отличать физиологически допустимую боль от признаков патологии, чтобы вовремя обратиться к врачу и не допустить развития осложнений.
1 637
Период после рождения малыша для родившей женщины называется реабилитационным периодом. Причем он может проходить по-разному у каждой определенной женщины. У одних длительное время идут послеродовые выделения, у других отмечаются кровотечения. Есть и те дамы, у которых болит живот после родов. Такая ситуация может пугать молодых женщин. Врачи же говорят, что такая ситуация бывает и вариантом нормы.
Когда болезненные ощущения – это норма
В ряде случаев, если живот начинает болеть после родов, это нормально. Так, например, болезненные ощущения могут появляться в том случае, если были проблемы в родах, и пришлось разрезать влагалище. В этом случае заживление раны сама по себе болезненная проблема. Ведь разрез, а затем и шов требует определенного ухода за собой.
Нормальными считаются тянущие боли в том случае, если ребенок был крупным, из-за чего кости таза разошлись больше, чем положено. Связки также потянулись. Преимуществом является тот факт, что такой вид боли достаточно легко определяется. В этом случае ощущения схожи с теми, что могут проявляться при перенапряжении или чрезмерно активных тренировках.
Еще одной причиной болей может стать активное сокращение матки. После того как она выполнила основную свою функция, она остается растянутой. И теперь ей следует прийти в норму, для чего она начинает сокращаться. Такие боли могут активизироваться при кормлении грудью, т.к. в этот период вырабатывается окситоцин в больших количествах. Это гормон, который отвечает за сокращение матки. Сокращения при этом могут быть довольно интенсивными.
В норме живот может болеть 3-4 дня после родов. Ведь организм женщины испытывает колоссальные перегрузки в процессе родов – схватки, потуги, выход плода: все это приводит к натуживанию мышц брюшины. Там могут образовываться микроповреждения, которые как раз и будут болеть в течение нескольких дней.
Из-за чего возникают боли?
Женщина носит ребенка под сердцем в среднем 40 недель. Все это время плод увеличивается в размерах, растягивая матку. После родов орган принимает исходное состояние и это характеризуется неприятными ощущениями.
Кроме того, некоторое время после родоразрешения матка интенсивно сокращается, пытается вытолкнуть лишние ткани, защищающие ребенка все время беременности. В некоторых случаях период потуг проходит с разрывами матки. Тогда роженице накладывают швы. Им нужно некоторое время для того, чтобы полностью зажить и не причинять дискомфорт женщине.
Во время
грудного вскармливания боль может чувствоваться сильнее. Это объясняется тем, что в этот момент в организме вырабатывается окситоцин, который вызывает сокращения матки. Как раз они и приносят боль.
Боли на фоне выскабливания
Нередко родовая деятельность заканчивается определенной операцией, которая направлена на удаление остатков плаценты из матки. Бывает так, что она, а также пуповина и иные элементы, обеспечивающие функционирование малыша внутри утробы, остаются в виде кусочков в матке. Нередко случается так, что отмечается приращение их к стенкам. После родов в течение нескольких дней врачи отслеживают состояние матери при помощи УЗИ. И если они отмечают остатки в полости матки, то прописывают рекомендацию по удалению.
Сама операция – процедура не из приятных, но и период после нее также отличается болезненными ощущениями. Проблема может длиться определенное время.
Прошло 4 месяца
Если у родившей женщины начинает болеть живот через 4 месяца после родоразрешения, то обращение к специалисту должно быть незамедлительным. В этом случае назначается полное обследование, проводится тщательный осмотр, УЗИ, берутся мазки и анализы. Однако боль, похожая на ощущения при месячных, в этом периоде может говорить о совершенно нормальных физиологических процессах.
Вполне вероятно, что у женщины восстанавливается менструальный цикл. А боли – это процесс овуляции, который после родов ощущается сильнее. Также, таким образом могут начинаться месячные.
Патологическая ситуация
Боли в животе после родов могут быть и патологическими. Тут важно научиться их дифференцировать, чтобы вовремя обратиться к врачу. Так, например, если в боль сопровождается изменениями в характере выделений – лохии приобретают гнойный зеленоватый оттенок, а также появляется неприятный запах, стоит побыстрее посетить врача. Это указывает на то, что присоединилась инфекция.
Также насторожить должны такие проявления, как:
Повышенная температура тела Увеличенная длительность выделений и болей (как правило, после родов дается месяц на реабилитацию, если за это время улучшений не произошло, следует показаться врачу) В этом случае, как говорят врачи, ситуация начинает выходить из-под контроля.
Если прошло 3 месяца
Через три месяца после родов при отсутствии осложнений врачи уже разрешают заниматься физическими упражнениями. Этого времени хватает на полноценное восстановление организма. Следовательно, если имеются боли внизу живота, то можно говорить о наличии проблем. Иногда эти боли сопровождаются специфическими выделениями, кровотечением, болями в спине и т.д.
Наиболее распространенными заболеваниями послеродового периода считаются:
- Эндометриоз;
- Сальпингоофорит;
- Обострение послеродовых травм;
- Образование спаечного процесса;
- Миома;
Как снять болевые ощущения
Так как такая проблема причиняет серьезный дискомфорт матери, не давая ей полностью насладиться уходом за малышом, ее обязательно надо решать. И тут важно помнить, что кормящей женщине можно использовать для лечения далеко не все препараты. Всю терапию должен назначать только врач, никакого самолечения недопустимо, можно такой мерой еще больше усугубить ситуацию.
Далее необходимо бороться с причиной боли. Если вся проблема кроется в инфекционном заражении, следует использовать антибактериальную терапию, иначе можно довести до сепсиса, а это в большинстве случаев летальный исход.
В качестве дополнительных средств предлагают и применение нестероидных противовоспалительных средств и различных иммуностимулирующих препаратов. Это позволит организму поддержать себя и самостоятельно справиться с проблемой, а также быстро и надежно избавит от боли. Только препараты выбирать надо тщательно – те, что допускаются к применению у рожавших. А вот спазмолитики применять не стоит – врачи говорят, то, что спазмы не особенно желательны для молодой матери.
Отличным решением станут препараты, выпущенные в виде ректальных свечей. Такие препараты быстрее всасываются в кишечнике и оказывают хороший эффект.