Какие анализы нужно сдать перед ЭКО
Когда медицинское учреждение и доктор выбраны, начинается этап сбора необходимых анализов и прохождения всевозможный обследований. Перечень этот немаленький. По результатам этих обследований может быть назначено лечение обнаруженного заболевания. Женщине нужно обратиться в женскую консультацию.
Что сделать перед процедурой:
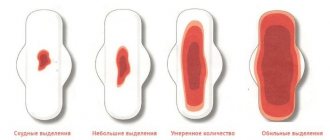
- анализ мочи;
- анализ крови;
- мазок с влагалища;
- полное медицинское обследование обоих партнеров;
- пройти эндокринолога, уролога, стоматолога;
- нужно сдать анализы на инфекции передающиеся половым путем.
После всех обследований будет подобран наиболее подходящий протокол ЭКО. Врач должен определить лучшее время для переноса эмбрионов. На какой именно день цикла будет происходить подсадка, сказать сложно, все будет зависеть от физических данных полученных после исследования будущих родителей.
От чего зависит выбор времени для переноса:
- Сколько имеется пригодных для подсадки эмбрионов.
- На сколько готов организм будущей матери.
- Возраст женщины.
День переноса в некоторых случаях переносят, если у доктора нет уверенности в успешности процедуры. В этом случае нужно ждать следующего цикла. Бывает, что женщина может ждать даже несколько циклов подряд, пока не наступит подходящий момент.
Если нужно перенести дату переноса зародыши можно заморозить в жидком азоте до подходящего момента. В этом случае пациентке предлагается начать криопротокол. Переживать о том, что зародыши испортятся за время криоконсервации не стоит, ооциты, сперматозоиды и зародыши могут храниться в замороженном виде очень долго, не одно десятилетие.
Очень важно знать и помнить, что ЭКО это непростая процедура. Она требует от родителей мужества и стойкости
Если возникают трудности их нужно преодолевать и идти к цели. Хороший настрой и уверенность в благоприятном исходе увеличит шансы стать родителями.
Обязательно посмотрите это очень полезное видео:
Диагностика перед ЭКО
Непосредственно перед участием в программе экстракорпорального оплодотворения женщина и мужчина проходят обследование для установления состояния репродуктивного и соматического здоровья.
Объём необходимых исследований для мужчин значительно меньше, чем для женщин. Представителю сильного пола придется пройти следующие тесты:
- Общий и биохимический анализ крови.
- Спермограмма.
- Анализ крови на наличие в ней половых инфекций, антител к гепатитам B, C, сифилису, ВИЧ.
- Микроскопия отделяемого из половых органов.
- Исследование мазков из уретры на инфекции: уреаплазму, микоплазму, хламидии.
- ПЦР на герпес и цитомегаловирус.
При удовлетворительных результатах всех исследований мужчина может вступить в протокол ЭКО.
Подготовка мужа
ЭКО требует специальной подготовки не только со стороны женщины, но и со стороны её мужа. Её нужно начинать за 3 месяца до предполагаемого зачатия. Для созревания сперматозоидов требуется примерно 70 дней
В этот период важно исключить влияние негативных факторов.
Рекомендациями, которые позволят улучшить качество семенной жидкости мужчины, являются:
- Отказ от алкоголя, никотина и наркотиков. Эти вещества существенно ухудшают здоровья любого человека и снижают фертильность мужчины.
- На время подготовки к ЭКО желательно отказаться от сауны, походов в баню и других подобных процедур, связанных с термическим воздействием на половые органы. Оно негативно сказаться на созревании сперматозоидов.
- Не рекомендовано носить тесное бельё. Механическое сдавливание мелких сосудов ведёт к нарушению микроциркуляции в органах мошонки с ухудшением качества спермы.
- Следует вести регулярную половую жизнь.
Во время подготовки к ЭКО нужно стараться вести здоровый образ жизни: не допускать чрезмерного увеличения веса, быть физически активным, полноценно питаться, принимать витамины.
Источники
- https://flovit.ru/zaberemenet/sposoby/podgotovka-k-eko.html
- https://1ivf.info/ru/eko/preparation/podgotovka-muzhchiny
- https://AzbukaRodov.ru/ivf/podgotovka-k-eko
- https://ekobesplodie.ru/eko/pravilnaya-podgotovka-k-eko
- https://www.VitroClinic.ru/eko/podgotovka-k-eko/podgotovka-muzhchiny-k-eko/
Вопросы, которые часто интересуют будущих родителей
Методика “зачатия в пробирке” вызывает много вопросов у будущих родителей. Обсудим основные из них.
Чем отличается искусственная беременность от естественной?
- Известна точная дата зачатия. После естественного зачатия женщина узнает о своем положении “по факту”, обнаружив задержку менструации. В свою очередь при искусственном оплодотворении женщине известна дата и даже время оплодотворения.
- Внимательное отношение к собственному здоровью. Во время естественной беременности, до ее подтверждения, женщина не знает о своем положении и активно занимается спортом или даже сохраняет вредные привычки (употребление алкоголя, табакокурение).
- Обязательная поддержка препаратами, содержащими прогестерон. Женщины, имеющие показания к ЭКО, после оплодотворения должны принимать данные препараты до 12-16, а в некоторых случаях до 20 недели, пока организм не начнет вырабатывать этот гормон самостоятельно. В то время как при естественной беременности дополнительная поддержка прогестероном необходима лишь в крайних случаях, когда существует угроза выкидыша.
- Во время зачатия с помощью ЭКО могут начаться слабые боли в животе, матке, яичниках, которые со временем проходят. Это происходит по причине стимуляции и пункции яичников, подсадки эмбриона.
В других вопросах процесс искусственной беременности практически не отличается от естественной. Женщина также может ощущать перемены в настроении, вкусовых пристрастиях и прочие естественные изменения в организме.
Какие шансы беременности?
При диагностике бесплодия важно выбрать правильную тактику протокола. От этого зависит успешность оплодотворения. Среди других факторов следует отметить:
- гормональный фон женщины;
- особенности здоровья партнеров;
- возраст женщины;
- количество подсадок — чем больше, тем выше вероятность успеха.
Многие репродуктологи решающим фактором называют возраст, в связи с чем представители ВОЗ приводят статистику:
- Для женщин младше 25 лет вероятность приживаемости эмбриона составляет 48-50%.
- В 26-35 лет — около 35%.
- В 36-40 лет — около 25%.
- В 41-45 лет — около 10%.
- Старше 45 лет — 3%.
Если оплодотворение прошло успешно, чаще приживается не один, а несколько эмбрионов. Как правило, роды заканчиваются в срок или раньше срока на 1-3 недели кесаревым сечением в 65% случаев.
Что влияет на результат процедуры?
Женщина должна внимательно следить за состоянием своего здоровья. При планировании ЭКО особое внимание следует обращать на перенесенные и хронические заболевания репродуктивной системы.
Зачастую вероятность приживаемости эмбриона крайне низка, если ранее наблюдались частые воспалительные заболевания органов малого таза:
- придатков матки;
- сигмовидной, прямой, слепой кишки;
- мочевого пузыря.
В таком случае со временем образуются спайки, они затрудняют проходимость и подвижность женских органов. С другой стороны, повышенная частота воспалений приводит с постоянным перепадам pH, поэтому впоследствии эмбриону сложно сохраниться в эндометрии.
К другим причинам, влияющим на положительный исход ЭКО, относятся:
- Выскабливания полости матки, аборты — вмешательства влияют на целостность эндометрия и других слоев матки. Основной “удар” приходится по гипоталамусу — эндокринному органу, поскольку наблюдается резкая смена баланса половых гормонов, возникает стресс по причине оперативного вмешательства. Все это сказывается на приживаемости эмбриона или последующем вынашивании беременности.
- Нарушенное спермообразование партнера. Патология наблюдается у мужчин, получающих длительное токсическое влияние на организм со стороны лекарств, табакокурения, алкоголя, производства. Реже встречается сниженный уровень тестостерона, авитоминоз, особенно недостаток витаминов E, A, B, C, влияющих на образование сперматозоидов. Отсутствие достаточного и качественного спермообразования часто наблюдается у мужчин после перенесенных воспалительных заболеваний репродуктивных органов.
- Сниженный фолликулярный резерв. Количество яйцеклеток (ооцитов) закладывается еще во время внутриутробного развития. Во время рождения количество ооцитов уменьшается в зависимости от особенностей течение родов, чем тяжелее они прошли, тем меньше клеток сохранилось. После достижения детородного возраста, яйцеклетки расходуются постепенно, они созревают каждый менструальный цикл. Ооциты расходуются быстрее, если женщина подвергается негативному влиянию производства, пищевых ядов, периодически переносит заболевания органов малого таза. На уровень фолликулярного резерва влияет возраст — чем старше женщина, тем ниже вероятность успешного ЭКО.
Кому противопоказано?
Условно большинство запретов можно разделить на абсолютные и относительные. Кроме того, ни один репродуктолог не возьмется за работу, если женщина страдает заболеваниями, которые могут прогрессировать из-за беременности, угрожая жизни ее и ребенка. Абсолютными называют противопоказания:
- Патологическое строение матки — приобретенное или врожденное. К таковым относят двурогую, инфантильную матку, ее удвоение или полное отсутствие. То есть случаи, когда невозможно имплантирован эмбрион или нет гарантии, что он приживется.
- Онкология тела и шейки матки, маточных труб, яичников.
- Врожденные или приобретенные пороки сердца.
- Патологические изменения структуры внутренних органов.
- Злокачественные болезни кровообращения — лимфома, апластическая анемия, лейкоз, лимфогранулематоз.
- Шизофрения любой стадии или другие психические расстройства, создающие угрозу вынашивания плода.
- Ранее перенесенный инсульт, кардиомиопатия.
- Гиперактивность околощитовидных желез.
- Сахарный диабет III степени.
- Рассеянный склероз.
- Почечная недостаточность или иные патологические изменения в работе почек.
К относительным противопоказаниям, то есть случаям, когда ЭКО может быть выполнено только после определенной подготовки, относят:
- Туберкулез в активной стадии.
- Доброкачественные опухоли репродуктивной системы женщины. При условии, если образование не больше 25 мм в диаметре. В таком случае возможно провести ЭКО, а опухоль удалить после родов. Кроме того, протокол будет несколько усложнен, поскольку эмбрион нужно подсаживать с учетом расположения патологического образования так, чтобы оно не стало преградой развития беременности.
- Гепатит, сифилис — после организации адекватного лечения.
- Хронические заболевания разной этиологии. В таком случае врачи корректируют течение болезни оперативным или медикаментозным способом.
- Перенесенная онкология независимо от локализации.
- Воспалительные процессы — ЭКО проводится после комплексного лечения.
Масса вопросов возникает у ВИЧ-положительных женщин или пар с этим статусом. Вирус иммунодефицита человека также является относительным противопоказанием к искусственному оплодотворению. С этой целью практикуется реализация отдельных протоколов, предполагающих гормональную, иммунную и противовирусную поддержку женщины. Однако репродуктологи берутся за ЭКО только в случае, когда количество иммунных клеток в крови женщины находится на уровне не ниже среднего.
Перечисленные противопоказания касаются исключительно женщин, мужчинам придется лишь отсрочить ЭКО, то есть донорство спермы:
- На год — если проводилось лечение онкологии с помощью лучевой или химиотерапии.
- На 3 месяца — после лечения воспалительного заболевания органов репродуктивной системы: простаты, яичек, кавернозных тел, уретры.
- На 3 месяца — если мужчина перенес инфекционное заболевание: корь, ангину, ветряную оспу и опоясывающий лишай, герпес, лептоспироз.
Срок определяется врачом индивидуально, если мужчина перенес гепатит C или B. Как правило, рекомендуется отказаться от донорства спермы минимум на 1 год. Весь период лечения и восстановления здоровья с мужчиной работает инфекционист.
Болезненна ли процедура?
Оплодотворенная яйцеклетка вводится в полость матки через специальный катетер и эта процедура безболезненна.
С другой стороны, забор ооцитов из полости яичников осуществляется в виде пункции, то есть прокола. Микрооперация проводится под контролем УЗИ и с анестезией, поэтому женщина не ощущает дискомфорта. После этой процедуры могут возникнуть кратковременные неудобства, связанные с выходом из наркоза, некоторые боли сравнимы с периодом предменструального синдрома или менструации.
Если процедура ЭКО проведена успешно, недомогания, возникающие во время беременности, не отличаются от тех, что будущая мама может испытывать после естественного зачатия.
Сколько стоит?
Стоимость экстракорпорального оплодотворения высока. В настоящее время минимальный протокол, при условии отсутствия каких-либо особенностей со здоровьем, обойдется в более чем 20 000 грн. Точный расчет может зависеть от:
- квалификации докторов;
- количества и особенностей медикаментов, необходимых для реализации;
- длительности протокола;
- необходимости применения искусственной инсеминации или других вспомогательных технологий;
- наличия у будущих родителей готовых медицинских исследований.
Бывают ли осложнения?
Всемирная организация здравоохранения официально признает экстракорпоральное оплодотворение безопасной процедурой. Существует ряд рисков, но их вероятность возникновения сведена к минимуму и основана лишь на данных статистики. Будущим родителям следует учитывать, что:
- Гиперстимуляция яичников, вызванная гормональными препаратами при реализации протокола ЭКО, имеет место и встречается в средней или легкой степени только в 10-15% случаев.
- Внематочная беременность возникает в 2-5% случаев.
- Многоплодная беременность — двойни рождаются в 20-25%, на тройни приходится 0,5-2% случаев.
Процедура ведет к многоплодной беременности?
Обычно женщине подсаживают до 3 эмбрионов, часто приживается лишь 1. Бывают случаи, когда к полости матки прикрепляются оба зародыша. В связи с этим большее количество эмбрионов не вводят, поскольку многоплодная беременность — это риск для здоровья будущей матери и детей.
Как часто можно делать ЭКО?
Практика показывает, что приживаемость эмбрионов с первого раза ничтожно мала. Как правило, требуется несколько попыток, чтобы хотя бы один из введенных эмбрионов смог удачно закрепиться на слизистой оболочке матки. Известны случаи удачного оплодотворения с 7 или большего количества попыток, в том числе с применением различных вспомогательных ВРТ. Негласно специалисты рекомендуют пытаться до 10 ЭКО, поскольку дальше уже нет смысла продолжать.
Обычно врачи-репродуктологи делают все возможное, чтобы зачатие произошло как можно раньше. С этой целью они рассказывают о качестве диагностики, поэтапной подготовке, обсуждают с будущими родителями процедуру ЭКО и выбирают нужный протокол в соответствии с особенностями здоровья и возраста женщины.
Влияет ли ЭКО на здоровье ребенка?
Этот вопрос ученые обсуждают с момента начала практики ЭКО. Однако достоверных доказательств негативного влияния ЭКО на здоровье ребенка нет. Специалисты основываются лишь на статистических данных, которые показывают, что эта вспомогательная репродуктивная технология каким-то образом может:
- повысить риск возникновения гипоксии плода;
- повлиять на работу сердечнососудистой системы ребенка;
- увеличить риск образования неврологических расстройств и прочих пороков развития.
Беременность, полученная путем экстрапорального оплодотворения, может протекать с отслойкой плаценты, “замиранием” развития плода, закончиться преждевременными родами. Известные случаи таких исходов в большей степени связаны с несоблюдением рекомендаций врачей.
Репродуктологи уверенно рекомендуют не пренебрегать методом ЭКО в случае, когда естественное зачатие невозможно. Вероятность возникновения рисков, связанных с искусственным оплодотворением, ничтожно мала. Поэтому данный метод вполне можно считать реальной возможностью родить здорового ребенка.
https://youtu.be/hlz-WbCLrfs
Подготовка ко второй попытке
Часто бывает, что первое ЭКО проходит неудачно. Не отчаивайтесь и надейтесь на следующую попытку. Несмотря на то, что многие женщины готовы пройти через повторную процедуру сразу же после пролетного экстракорпорального оплодотворения, специалисты разрешают приступать к имплантации эмбриона через 2-3 месяца после выяснения причины неудачи. Супружеской паре вновь придется пройти через некоторые анализы и повторное обследование у врачей.
После подготовки к очередной процедуре будущая мать должна находиться в хорошей физической форме и благоприятном психологическом настрое, в противном случае неудача может повториться. Если у партнера по анализу выявляется плохое качество спермы, перед экстракорпоральным оплодотворением проводят заморозку семенной жидкости, увеличивая таким образом ее срок годности.
Как происходит ЭКО поэтапно
По сути, ЭКО происходит искусственно, в условиях эмбриологической лаборатории, без прямого участия потенциальных родителей.
Этап первый – подготовка
Это основополагающий этап, от него зависит успешность всех последующих. Для того чтобы увеличить шансы, проводится гиперстимуляция яичников и подготавливается эндометрий – слизистая матки для приема и прикрепления эмбрионов. С этой целью назначаются гормональные препараты в виде инъекций. Длительность подготовки в среднем составляет от 10 до 60 дней. Таким путем достигают созревания максимально возможного количества яйцеклеток. Во время стимуляции может созревать – 10–20 фолликулов, но их количество может быть и меньше. Все зависит от резерва яичников, чувствительности к гормонам и состояния здоровья.
Существует еще вариант проведения ЭКО без гиперстимуляции. О том, как делается искусственное оплодотворение в естественном цикле, читайте в статье «Естественное ЭКО».
Этап второй – как происходит пункция фолликулов в цикле ЭКО
Извлекают яйцеклетки в операционной под наркозом. Процедура длится 10–15 минут, проведение контролируется аппаратом УЗИ. Делать пункцию и получать яйцеклетки могут двумя способами. Наиболее частый – трансвагинальный. Сначала прокалывают задний свод влагалища длинной полой иглой со шприцем, достигают яичника, прокалывают фолликул и извлекают содержимое. Фолликулярную жидкость изучают под микроскопом и находят яйцеклетку, которую помещают на чашку Петри или в пробирку с питательной средой. Иногда доступ к яичникам получают лапароскопом, через проколы передней брюшной стенки. Чаще прибегают к этому способу в заграничных клиниках.
Параллельно получают биологический материал у мужчины. Если с этим возникают трудности – назначается биопсия яичка.
Этап третий – оплодотворение
Теперь у женщины есть возможность передохнуть. Во всю силу на этом этапе будет трудиться врач эмбриолог, который занимается процессами оплодотворения и контролирует развитие эмбрионов. На этом этапе в пробирку с яйцеклеткой помещают сперматозоиды и ожидают оплодотворения или делают микроинъекцию сперматозоида в цитоплазму яйцеклетки, тем самым оплодотворяя ее. С помощью второго варианта делается ЭКО ИКСИ или ИМСИ.
ПОЛЕЗНАЯ ИНФОРМАЦИЯ: ЭКО грех ли это
Ежедневно врач следит за размножением клеток зародыша в каждой из пробирок, оценивает развитие и «ухаживает» за эмбрионом (меняет питательную среду).
Этап четвертый – выбор лучших
Оценив степень развития, доктор совместно с парой принимают решение, какие из эмбрионов будут переноситься в матку. Раньше выбирали два, рассчитывая на прикрепление хотя бы одного и исключая необходимость редукции. Сейчас для подсадки выбирают один наиболее качественный. Оставшиеся эмбрионы замораживают – это некая страховка на случай неудачи при первой попытке. Как делают ЭКО с замороженными эмбрионами можно узнать в этой статье.
Этап пятый – перенос
День переноса назначается лечащим врачом. Процедура не вызывает болезненных ощущений. Технически механизм переноса прост: в мягкий катетер помещают эмбрионы и через шейку матки переносят в полость матки. Катетер рассматривают под микроскопом, чтобы убедиться, что перенос свершился, и эмбрионы не остались в трубочке.
Этап шестой – подтверждение беременности
До того как будет получен результат, женщины изрядно волнуются, активно участвуют в форумах и прислушиваются к своим ощущениям, стараясь найти в себе признаки наступившей беременности. Пусть ваши родные в этот период поддерживают вас. Эти три недели до получения результатов покажутся долгими и бесконечными. Плюс к этому необходимо тщательно следить за своевременным приемом препаратов, назначенных для поддержки имплантации и сохранения беременности.
Кровь на анализ ХГЧ (хорионический гонадотропин человека) – маркер наступившей беременности – берут спустя две недели после переноса. От уровня ХГЧ зависит, как произошло ЭКО – удачно или нет. Шестой этап — конец цикла, при положительном результате репродуктолог передает пациентов акушер-гинекологу, при отрицательном — проводит анализ неудачной попытки и цикл начинается сначала.
Если беременность наступила – ее течение происходит так же как при естественном зачатии. Если нет – то есть несколько причин для оптимизма. Первая – у вас есть замороженные эмбрионы. Вторая причина – не всегда первая попытка увенчивается успехом. Запасайтесь терпением и готовьтесь. Следующая попытка ЭКО будет происходить с учетом опыта первой и, конечно, с коррекцией.
Выращивание эмбрионов
В протоколе ЭКО по дням оценивают развитие эмбрионов. Деление клеток начинается сразу после слияния женской и мужской гаметы. Внешние изменения обнаруживаются через 15-18 часов. В течение следующих 3-5 дней эмбриологи оценивают показатели зародышей. Если обнаруживаются аномальные клетки, то их сразу отсеивают.
Этапы развития зиготы:
- нулевой день – яйцеклетка и сперматозоид становятся единым целым;
- первые сутки – появляются визуальные признаки дробления клеток;
- вторые сутки – эмбрион становится трехклеточным;;
- третьи сутки – зародыш имеет до 8 бластомеров;
- четвертые сутки – стадия морулы;
- пятые сутки – стадия бластоцисты;
- шестые сутки – стадия вылупляющейся бластоцисты.
Пока проходит процедура ЭКО в условиях пробирки, женщина принимает гормональные препараты для поддержания второй фазы цикла. Они также помогают перейти эндометрию из стадии пролиферации в секреторную. Перенос выполняется, когда эмбрионы готовы к имплантации. Важно, чтобы состояние эндометрия в этот период было максимально благоприятным.
День переноса эмбрионов в полость матки выбирается для пациентки индивидуально. Для посадки используют самые качественные клетки, не имеющие визуальных дефектов. Процедура выполняется на 3 или 5 сутки с момента оплодотворения.
В последние годы чаще подсаживают эмбрионов, которые достигли стадии бластоцисты (пятидневки). Такие клетки считаются более жизнеспособными. Часть трехдневных эмбрионов перестает развиваться в стадии морулы, поскольку клетки имеют скрытые дефекты. Если перенести их в полость матки на 3 день, то ЭКО будет неудачным. Поэтому большинство клиник выбирают подсадку пятидневок.
Этот этап экстракорпорального оплодотворения является решающим. Женщине назначается время, когда она должна явиться в клинику. Процедура переноса практически безболезненна, поэтому не требует анестезии. Чувствительные женщины могут ощущать спазмы в нижней части живота, как при менструации. Дискомфорт проходит сразу после завершения манипуляции.
Перенос клеток выполняется на гинекологическом кресле. Выбранные эмбрионы помещаются в емкость с питательной средой. Тонкий катетер одной стороной вводится в шейку матки, а другой присоединяется к шприцу. Перенос эмбрионов из емкости в полость детородного органа занимает не более 2-3 минут.
После процедуры надо полежать. Если нет никаких проблем, отправиться домой можно через несколько часов.
Яйцеклетки исследуют эмбриологи, чтобы определить, уровень их созревания. Их промывают от фолликулярной жидкости и помещают в питательную среду для переноса в инкубатор, а затем оплодотворяют в пробирке.
При благоприятном исходе оплодотворяется от 50 % до 90 % яйцеклеток. В течение 24 часов зиготы начинают делиться. Через 2 дня они состоят из 2–4 клеток, через 3 дня — из 6–10 клеток. В норме на пятый день зигота делится на два типа клеток — из одних в будущем сформируется плод, а из других — плацента.
В обязательном порядке оплодотворенные яйцеклетки ежедневно осматриваются специалистами, чтобы исключить дефекты развития и любые наследственные патологии. Когда зиготы достигнут необходимого уровня развития, доктор выберет наиболее здоровые клетки для проведения следующего этапа стандартного ЭКО.
На следующем этапе проводится манипуляция, которая занимает всего 1–2 минуты. Используя специальный катетер, врач переносит эмбрионы с питательной средой в полость матки. Весь процесс контролируется при помощи ультразвукового исследования. После проведения процедуры пациентке желательно провести несколько часов в стационаре, чтобы избежать осложнений, а затем она может отправляться домой. Для большинства женщин такая процедура абсолютно безболезненна.
• способ in vitro, во время которого в питательную среду добавляется суспензия сперматозоидов, один из которых самостоятельно проникает в яйцеклетку на протяжении 2-3 часов; • способ ИКСИ (ICSI) — интрацитоплазматическая инъекция сперматозоидов, которая используется в случае с некачественной спермой, когда сперматозоиды не могут самостоятельно проникнуть в яйцеклетку: тогда их вводят с помощью микрохирургических инструментов.
После завершения оплодотворения яйцеклетка превращается в эмбрион. За процессом оплодотворения, скорости дробления эмбриона наблюдает эмбриолог и ведет специальные записи, ежедневно проводя его оценку.
Перенос эмбриона может производится со 2 по 6 сутки его развития. Процедура очень простая и безболезненная, поэтому проводится без какой-либо анестезии на гинекологическом кресле за короткий промежуток времени. Для этого используется специальный эластичный катетер, который проводится через шейку матки, и эмбрион легко оказывается в самой матке.
Согласно Российскому законодательству переносу подлежат не более 2-х эмбрионов, что может предотвратить развитие многоплодной беременности. По показаниям могут быть перенесены 3 и более эмбрионов, о согласии на перенос более 2-х эмбрионов заключается соглашение с пациенткой.
Если удалось успешно получить более 2-х эмбрионов, то оставшиеся эмбрионы могут быть заморожены на случай неудачной попытки или желания мамы и папы подарить братика или сестричку первому малышу.
Далее и врачи, и будущие родители должны затаить дыхание на две недели, так как именно после этого периода становится понятным, прикрепились эмбрионы на стенках матки или нет. В этот период в нашей клинике оказывается максимальная поддержка будущей беременности медикаментозным способом.
Через две недели необходимо сдать кровь на ХГЧ. В большинстве случаев она наступает. Ну а если попытка оказалась безуспешной, ее всегда можно повторить, проведя ряд дополнительных обследований и установить причину неудачи.
И тогда через каких-то девять месяцев в вашем доме зазвучит долгожданный звонкий детский голос!
После того, как оплодотворение произошло и эмбрион дорос до 50-100 клеток, его проверяют на наличие патологий и генетических заболеваний, например синдрома Дауна, гемофилии и прочих. Эмбриологи тщательно следят за качеством полученных эмбрионов, за тем, чтобы в лабораторных условиях поддерживались должные условия.
Для имплантации отбираются самые жизнеспособные эмбрионы. Врачи хорошо знают, как должен выглядеть здоровый эмбрион, который годится для дальнейшего развития и не «замрет» на каком-то из этапов беременности.
Образ жизни для обоих партнеров
Подготовка женщины и мужчины к ЭКО предусматривает серьезную коррекцию образа жизни
Обследования, сдача анализов позволит контролировать общее состояние организма, но внимание заслуживает и психологический настрой пары
Планирование беременности предусматривает:
- отказ от вредных привычек, включающий даже минимальное употребление спиртных напитков и курение;
- ограничение количества потребления кофе – не более чашки в день;
- исключение посещения саун, бань, чтобы организм не подвергался перепадам температур:
- нормализацию режима сна, на который должно приходиться не менее 7-8 часов;
- создание благоприятной психологической обстановки.
Диета и витамины
Во время подготовки к ЭКО диета предусматривает не жесткие ограничения в питании, а коррекцию рациона с целью наполнения его полезными продуктами. Нужно свести к минимуму, а лучше полностью отказаться от:
- жареного;
- жирного;
- острого;
- сладкого;
- консервов.
Питьевой режим
Перед ЭКО надо соблюдать режим потребления чистой воды. Человек должен выпивать в не менее двух, а лучше трех литров воды в сутки. Рекомендация не относится к тем, у кого диагностированы патологии почек, сердца. В этом случае питьевой режим индивидуальный.
Употребление рекомендованного количества жидкости позволит эффективно вывести токсины, шлаки из организма. Это поможет женщине избежать синдрома гиперстимуляции яичников, который является осложнением гормональной терапии при подготовке к ЭКО. Врачи рекомендуют пить натуральные компоты, морсы, зеленые чаи, отказавшись от вредной газировки и крепкого черного чая с кофе.
Спорт и физические нагрузки
Если партнеры ведут малоподвижный образ жизни, это следует менять. Лучше подобрать нагрузки, приносящие положительные эмоции, а не только укрепляющие организм. Женщина может посещать восточные танцы – они эффективны перед проведением запланированной процедуры, укрепляя органы малого таза, улучшая кровообращение в целом.
Плаванье в бассейне, ежедневные пешие прогулки на свежем воздухе также благоприятно будут сказываться на общем состоянии партнеров.
Контроль веса
Избыточная масса тела становится преградой для тех, кто хочет стать родителями. Если проблема есть, необходимо пройти обследование всего организма, посетить диетолога. Рекомендация актуальна для мужчин и женщин.
Психологический настрой
Потенциальные родители интересуются, как подготовить себя психологически к ЭКО. Врачи рекомендуют заниматься хобби, получать положительные эмоции. Не стоит проводить все время, нагружая себя информацией по предстоящей процедуре.
Здоровый сон, насыщенный витаминами рацион, прогулки и времяпровождение с любимым человеком позволят оставить страхи в стороне и настроить на положительный результат.
Счего начать подготовку к ЭКО
Экстракорпоральное оплодотворениестановится спасением, последней надеждой для бесплодных пар, желающих завестисобственного ребенка. ЭКО стоит достаточно больших денег, однако конечныйрезультат – жизнь ребенка и полноценная семья – того определенно стоит. Порой,из-за особенности процедуры, на свет появляется сразу несколько детей. Дело втом, что для повышения шансов на успешный исход в матку переносят сразунесколько эмбрионов, и порой удачно имплантируются сразу несколько из них.Многоплодная беременность дается тяжелее, а лишние эмбрионы при этом удалитьневозможно, потому как можно провоцировать выкидыш или нарушить жизнедеятельность оставшегося зародыша.
Подготовка к ЭКО представляетсобой совокупность нескольких обязательных элементов. Для начала необходимо:
1. Бросить курить, если за вамибыл такой грешок (все равно давно собирались, а тут появился прекрасный исерьезный повод).
2. Отказаться от алкоголя.
3. Сбалансировать рацион.Проконсультируйтесь с врачом, на крайний случай – об основных принципах всегдаможно прочитать в интернете.
Следующий шаг – моральнаяподготовка. Не стоит им пренебрегать. Поговорите с родственниками,проконсультируйтесь с различными врачами, заручитесь поддержкой партнера. Илишь после осознания того, что решение принято окончательно и бесповоротно,отправляйтесь в медицинский центр. И не забудьте перед этим тщательно проверитьинформацию о самом медицинском центре. В клиники, не имеющие хорошихрекомендаций, лучше не обращаться.
ПОЛЕЗНАЯ ИНФОРМАЦИЯ: HBA-тест
Что такое программа подготовки кЭКО?
Итак, документы составлены, платавнесена, и для супругов наступает момент, когда доктор назначает специальнуюпрограмму, которую им предстоит пройти.
Программа подготовки к процедуреэкстракорпорального оплодотворения сводится к одной-единственной задаче:рождению здорового ребенка. В программу входит большое количество самых разныханализов и исследований, частые визиты к разным врачам, стимуляция яичников,созревание яйцеклеток и перенос уже подросшего эмбриона в полость маткиженщины.
Вероятность беременности с первойпопытки не дает однозначных показателей, однако в среднем статистика говорит отом, что примерно треть попыток экстракорпорального оплодотворениязаканчивается беременностью, что в целом сходится с показателями приестественном зачатии. Вероятность успеха зависит от образа жизни супругов, ихздоровья, возраста и других показателей.
Если первая попытка не увенчаласьуспехом, не стоит отчаиваться, ведь есть возможность предпринять черезнекоторое время еще одну попытку.
Этапы подготовки к процедуре ЭКОв рамках программы
Программа подготовки к процедуреи само ЭКО включает в себя следующие шаги:
1. Прежде всего, после обследованияврач определяет схему лечения партнеров и план действий.
2. Затем происходит устранениевсех имеющихся заболеваний у обоих партнеров, насколько это вообще возможно.
3. Женщине назначаетсягормональная терапия.
4. В подходящий момент происходитпункция яйцеклеток, а мужчина в это время сдает сперму.
5. Происходит непосредственнооплодотворение в лабораторных условиях.
6. Специалисты наблюдают заразвитием эмбрионов.
7. Самый жизнеспособный издоровый эмбрион переносится в матку будущей матери.
8. Женщина начинает приниматьгормональные препараты, направленные на поддержание беременности.
9. Делается тест на определениегормонов ХГЧ.
10. Проводится УЗИ, чтобы узнатьнаверняка, наступила ли беременность.
11. Врачи осуществляют постоянныйконтроль над состоянием будущей матери. Женщина сдает все необходимые анализы.
12. Прием родов.
Суть процедуры
ЭКО – это медицинская процедура, при помощи которой можно ощутить счастье материнства даже при диагнозе бесплодия. Суть манипуляции состоит в следующем:
- У будущей мамы берут яйцеклетку, которая затем искусственным путем осеменяется.
- Обработанная яйцеклетка отправляется в специальное устройство, внутри которого происходит образование эмбриона.
- Уже готовый эмбрион подсаживают в матку, фиксируя к ее стенкам. Именно там и будет происходить развитие малыша.
Но после проведения ЭКО нет 100% гарантии, что с первого раза женщина сможет забеременеть. Таким образом, будущей маме приходится проходить процедуру несколько раз. Для производства сразу нескольких яйцеклеток пациентке назначают принимать специальные медикаменты. Они будут способствовать созреванию яйцеклетки девушки. После этого созревшие яйцеклетки изымают из матки. Для этих целей задействуют два метода:
- Лапароскопия матки – прокалывание стенок живота.
- Современный метод – изъятие яйцеклетки через влагалище.
Чтобы создать необходимые условия для выращивания яйцеклетки, необходимо подготовить среду, приближенной к натуральной. Через пару часов к яйцеклетке подсоединяют сперматозоиды. Когда произошло оплодотворение, то вместе с зародышем ее опять отправляют в матку. Если вес прошло удачно, то через 2-3 недели можно идти в аптеке и делать тест на беременность, результат которого будет положительный. Далее женщина должна пройти ультразвуковую диагностику, чтобы оценить число прижившихся эмбрионов, степень их развития на этом этапе.
Результат
Мы разобрали, как проводится ЭКО пошагово, и сколько делается по времени, но больше всего волнует женщин именно результат. Через 2 недели после подсадки эмбрионов будущей мамочке необходимо посетить клинику и сдать анализ на гормон ХГЧ. Также женщина может провести дома обычный аптечный тест на беременность.
Если результат отрицательный, не стоит отчаиваться. Далеко не всегда получается забеременеть после ЭКО с первого раза, ведь на развитие эмбриона оказывает влияние огромное количество факторов. Чтобы увеличить шанс благоприятного исхода, нужно строго соблюдать все рекомендации репродуктолога, эмбриолога и гинеколога, а также настроиться на лучшее и не переживать по пустякам.
https://youtu.be/xvUV0vIO228
Советуем прочитать:
вести с полейвести с полей. ЭКО. Планирование беременности. Подготовка к беременности : с чего начать. 3 шага к счастью. При этом, в отличие от синтетических препаратов, белки Овариамина абсолютно безопасны и не накапливаются в организме.
Кто знает все про ЭКО?Кто сталкивался с ЭКО подскажите пожалуйста с чего начать ….. сижу как в танке, вся уже изведенная ожиданием на чудо(краткий анамнез в личке). За два года попытки забеременеть впервые серьезно задумалась об ЭКО ….но не знаю с чего начать, куда бежать…
Инсеминация-моя история. Надо ли говоритВ ходе всего этого обнаруживалось жуткое количество отклонений, начиная от инфекций (их мы лечили долго и нудно) и заканчивая якобы нарушенным гормональным статусом Методы выявление причин бесплодия и лечение. Инсеминация и ЭКО. Раздел: Подготовка к зачатию.
Вторичное бесплодие решается ЭКО?Например, ЭКО по квоте проводится женщинам не старше 39 лет включительно. А теперь подумайте, что такой предел установлен не просто так.. Спермограмма это первое с чего надо начинать ! Может у Вас все в порядке, тогда причем тут эко ?
чего не хватает для беременности?Один гинеколог посоветовал уколы Деринат (сказал — для подготовки матки к беременности и ЭКО — не панацея, там в приличной клинике у женщин с похожим анамнезом 50% успеха, то Причём все женщины устроены по разному, у кого то некачественные яйцеклетки начинают …
Анализы перед ЭКО
Раз я тут поселилась… Про ЭКО
Делавшим ЭКО при мужском факторе
Кто как готовится к беременности после 35?Беременела вторым ребенком тяжело, замершая после ЭКО, потом видимо на всплеске Лично я начинала с анализов, пить и курить бросать не надо было ибо изначально не потребляю, на Раздел: Подготовка к зачатию ( inurl forum не получается забеременетьэко и планирование…
Подготовка к ЭКОУдачи Вам в подготовке и в самом ЭКО. Согласна с Мандаринкой, что далеко не все ЭКО -клиники практикуют такое ведение протокола и Спасибо за пожелания, это все будет в августе, я просто уже начала готовится, все продумывать. деньги копить:) А не знаете, это не…
ЭКОу меня подруга при подготовке к ЭКО поправилась с 58 до 85кг, но теперь у нее сын, которому недавно исполнилось 2года и она счастлива. И не факт что с ее яичниками возможна еще одна стимуляция ;-((( Если ЭКО увенчалось успехом, простить можно все