Причины
Плеврит развивается в большинстве в качестве осложнения заболевания легких.
Их вызывают различные возбудители инфекций:
- Микобактерия туберкулеза;
- Стафилококк, пневмококк, бруцелла, клебсиелла, гемофильная палочка и другие бактерии;
- Хламидии и микоплазмы;
- Внутриклеточные паразиты (риккетсии);
- Грибы рода кандида;
- простейшие (амебы).
Инфекционные плевриты развиваются чаще всего при туберкулезе и пневмонии.
Неинфекционные плевриты могут становиться следствием:
- Болезней соединительной ткани — ревматоидного артрита, системной красной волчанки, системной склеродермии, васкулитов, полимиозитов;
- Раковых заболеваний — лимфогранулематоза, лимфосаркомы, рака яичников, гемобластозов;
- Инфаркта;
- Панкреатита;
- Хронической печеночной или почечной недостаточности;
- Травм грудной клетки.
В некоторых случаях эти два типа воспалений сочетаются. Так, посттравматический и другие неинфекционные виды плеврита могут сопровождаться развитием бактериальной инфекции.
В некоторых случаях причину установить не удается, тогда говорят об экссудативном плеврите неясной этиологии.
Причины патологии
К плевриту могут привести различные болезненные состояния, все многообразие которых можно условно разделить на два вида.
- Инфекционные.
- Неинфекционные.
Инфицирование плевры может произойти как по кровотоку, от других органов, так и при прямом переходе, если очаг находится непосредственно в легких. Болезнетворная микрофлора может проникнуть и в результате проникающей травмы, и при хирургическом вмешательстве. К неинфекционному плевриту приводят, как правило, различные хронические заболевания.
Инфекционные источники
В роли болезнетворной среды могут выступить вирусы, бактерии, грибковые формы, а также мельчайшие паразиты. Особенно часто наблюдается воспаление с присутствием стрептококков и стафилококков. Инфекционное заражение происходит при наличии следующих заболеваний:
- кандидоза;
- пневмонии;
- туберкулеза;
- микоплазмоза;
- брюшного или сыпного тифа;
- заражения крови;
- инфекционного бронхита;
- венерических заболеваний.
Плеврит
Особенно характерной причиной для развития инфекционного плеврита легких у пожилых людей являются заболевания органов дыхания с присутствием в патогенезе микроорганизмов с высоким уровнем вирулентности (способности к заражению). Риск плеврита значительно повышается при подавленной иммунной защите организма, что может быть связано как с заболеваниями (сахарный диабет, язва желудка, беременность, ВИЧ, аллергии), так и с употреблением некоторых видов медицинских препаратов и злоупотреблением алкоголя.
Неинфекционные причины
Безинфекционное развитие плеврита происходит на фоне таких заболеваний, как:
- патологии печени и почек, приводящие к снижению в крови белка;
- воспаления соединительных тканей;
- сердечная недостаточность;
- инфаркт миокарда;
- панкреатит;
- раковая опухоль в плевре;
- метастазы, принесенные по системе кровообращения из других органов.
Заболеванию также наиболее подвержены люди с ослабленным иммунитетом, страдающие вредными привычками и хроническими стрессами.
Формы и этапы развития
В зависимости от локализации выделяют правосторонний, левосторонний и двусторонний плеврит.
По мере развития заболевание проходит три стадии:
- Фаза экссудации — происходит накопление выпота;
- Фаза стабилизации — количество экссудата перестает увеличиваться и остается неизменным;
- Фаза резорбции — выпот начинает рассасываться и в конечном итоге исчезает полностью, на этом может уйти до трех недель.
Симптоматика заболевания
Симптомы экссудативного плеврита зависят от объема, характера и интенсивности скопления жидкости:
Боли в грудной клетке На раннем этапе, когда жидкость только начинает накапливаться, пациента мучают нарастающие болевые ощущения в груди. С развитием болезни листки плевры начинают отделяться друг от друга, что снижает возбуждение межреберных нервных волокон и облегчает боль.
Болевой синдром сменяют другие симптомы: чувство тяжести в пораженной стороне грудной клетки, рефлекторный кашель и одышка, которая вынуждает больного принимать позицию на больном боку.
Кашель и одышка Эти симптомы зависят от объема скопившегося выпота, нарушения вентиляции больного легкого вследствие давления и смещения органов средостенья. Кашель на начальной стадии имеет сухой характер, с прогрессированием болезни становится влажным.
Симптомы дыхательной недостаточности Характеризуются бледными или синюшными кожными покровами, появлением цианоза и акроцианоза. Если жидкость скопилась не только в плевральной области, но и в средостении, наблюдаются отеки на шее и лице, набухание вен, а также изменение голоса.
Другие признаки
Тахикардия, снижение артериального давления.
Выпуклость грудной клетки в области скопившегося экссудата.
Вспомогательные симптомы: фебрильная температура, потливость, сонливость.
Лихорадка, озноб, признаки интоксикации, головные боли, снижение аппетита.
Перечисленные симптомы могут возникать при инфекционной форме выпотного плеврита.
Эмпиема плевры. Развивается при нагноении скопившегося экссудата.
Осмотр грудной клетки, как правило, определяет поверхностное частое дыхание, асимметричность грудной клетки, отставание больной стороны в процессе дыхательных движений.
Пальпация доставляет больному болезненные ощущения, отмечаются ослабленные голосовые звуки на пораженной половине грудной клетки.
Важно знать: Симптомы плеврита у взрослых — как распознать болезнь
Существует три фазы течения болезни:
Экссудация длится до трех недель, за это время может накопиться до 10 литров экссудата.
Стабилизация, с наступлением которой формирование выпота останавливается, но процесс его всасывания еще не происходит.
Резорбция, которая характеризуется рассасыванием экссудата. У большинства ослабленных пациентов эта стадия длится до двух-трех недель.
Симптомы
При экссудативном плеврите больной испытывает ощущение тяжести и боль в груди, появляются одышка и кашель.
Другие характерные признаки — повышенная температура тела, потливость, слабость и отсутствие аппетита. Эти симптомы могут быть более или менее выраженными в зависимости от интенсивности патологического процесса, количества скопившегося плеврального экссудата и его характера.
Боль — основной симптом воспаления плевры — может быть от умеренной, средней силы или острой. Дыхание учащается и становится поверхностным.
Одышка усиливается при увеличении количества экссудата. Кашель на начальной стадии развития заболевания сухой, по мере прогрессирования экссудативного плеврита становится мокрым.
Также при диффузном плеврите развивается цианоз — слизистые оболочки приобретают синеватый оттенок, изменяется цвет кожи.
Если выпот скапливается не только в плевральной полости, но и в средостении, у больного отекают лицо и шея, нарушается глотательный рефлекс и меняется тембр голоса.
При одностороннем экссудативном плеврите грудная клетка становится асимметричной, выпячиваясь справа или слева, при двухстороннем увеличиваются обе ее половины.
Почему развивается плеврит экссудативной формы
В зависимости от этиологии болезни, экссудативный плеврит подразделяется на два типа: инфекционный и неинфекционный.
Большинство инфекционных экссудативных плевритов возникает в результате осложнения патологий легких, близлежащих органов и тканей, а также тяжелых системных недугов.
Инфекционная форма плеврита появляется на фоне следующих процессов в легких:
пневмония;
абсцесс легких;
гангрена;
туберкулез.
В качестве причины заболевания в этом случае выступает попадание инфекционных раздражителей от перечисленных болезней в плевральную полость.
Кроме того, микроорганизмы из очага воспаления могут циркулировать по лимфатической и кровеносной системе.
В случае заболевания туберкулезной этиологии наблюдается повышенная реактивность организма к воздействию туберкулезной палочки, в результате чего жидкость начинает скапливаться даже при проникновении малого количества возбудителей.
Такой вид экссудативного плеврита встречается в основном у взрослых пациентов.
Причины асептического (неинфекционного) выпотного плеврита:
Травма, рана грудной клетки, в результате чего произошло кровоизлияние в плевральную область;
Инфаркт легкого по причине тромбоэмболии легочной артерии;
Злокачественные новообразования в плевре и легких;
Системные заболевания соединительной ткани (ревматоидный артрит, коллагеноз);
Почечная недостаточность;
Болезни кровеносной и лимфатической систем;
Цирроз печени (провоцирует правосторонний плеврит);
Воспалительный процесс в поджелудочной железе.
Зачастую экссудативный плеврит имеет одностороннюю форму, исключение составляют метастатические процессы, системная красная волчанка и лимфома, на почве которых может развиться двусторонний плевральный экссудат.
Важно знать: Чем лечить адгезивный плеврит
Диагностика
После изучения истории болезни врач проводит осмотр и назначает необходимые обследования. После всех необходимых мероприятий становится понятно, как лечить плеврит.
При перкуссии легких над выпотом слышны тупые звуки. Во время топографической перкуссии определяется смещение нижнего края легкого и снижение его подвижности во время дыхания.
Аускультация при плеврите определяет слабое везикулярное дыхание и шумы, которые возникают из-за трения плевральных листков.
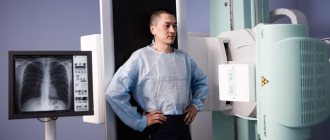
На рентгеновском снимке видно затемнение и сдвиг органов средостения. В общем анализе крови могут выявляться увеличение количества лейкоцитов и нейтрофилов, сдвиг лейкоцитарной формулы влево, повышение СОЭ.
Анализ экссудата помогает определить причину заболевания:
- Серозный выпот характерен для туберкулеза;
- Серозно-гнойный с содержанием фибрина — для ревматических заболеваний и туберкулеза;
- Гнойный — для гангрены легкого;
- Геморрагический выпот образуется, если поражение плевры носит канкрозный характер.
При туберкулезе в выпотной жидкости наблюдается высокая концентрация лимфоцитов, при ревматических заболеваниях преобладают эозинофилы, а при развитии гнойных процессов — лейкоциты и нейтрофилы.
Ценную информацию для диагностики посттравматического плеврита можно получить в ходе ультразвукового исследования.
Патогенез
Природа защитила легкие двумя слоями соединительной ткани, которые называются плеврой. Между слоями плевры постоянно присутствует определенное количество жидкости, необходимое для свободного скольжения тканей во время дыхания. Однако, при воздействии некоторых факторов, количество жидкости начинает патологически увеличиваться, что приводит к плевриту экссудативного вида. Увеличение жидкости (выпота) может происходить по двум причинам.
- Изменение давление крови в капиллярах приводит к выделению выпота (транссудата).
- При закупорке лимфатических сосудов, или излишней проницаемости стенок сосудов, образуется выпот, в данном случае называемый экссудатом.
Все приведенные выше процессы характеризуют выпотной, или экссудативный плеврит, код по мкб 10 у взрослых и детей – J90. Однако существует еще один вид заболевания, называемый сухим плевритом. В этом случае на плевре происходит воспаление на фоне образования фибрина, налета на тканях плевры. Молекулы этого вещества в скором времени создают прочные нити, вызывающие у пациента немало болезненных симптомов.
Плеврит крайне редко происходит сам по себе, в подавляющем большинстве случаев данная патология является вторичным заболеванием.
Лечение
Лечение экссудативного плеврита предполагает удаление выпота из плевральной полости. Также медикаментозно устраняется патология, которая стала причиной воспаления плевры.
В большинстве случаев применяются антибиотики, которые позволяют устранить бактериальную инфекцию. Если причиной развития плеврита стало ревматическое заболевание, назначается курс глюкокортикостероидов.
Также могут назначаться нестероидные противовоспалительные препараты и противокашлевые средства.
После того, как болезнь отступает, пациенту требуется общеукрепляющая и восстановительная терапия. Это позволяет исключить вероятность развития осложнений в легких и предотвратить рецидив плеврита.
Ексудативний плеврит — это частое осложнение, которое может стать следствием самых разных болезней, и в первую очередь — заболеваний легких.
Оно довольно легко поддается диагностике, а после определения причины болезни и назначения соответствующего лечения выпот перестает образовываться, и его количество начинает уменьшаться.
Если не откладывать обращение за квалифицированной медицинской помощью, последствия экссудативного плеврита будут минимальны.
Экссудативный плеврит – диагностика
Поставить диагноз экссудативный плеврит на основании только клинических проявлений невозможно. Специфических симптомов
заболевание не имеет.
Для постановки диагноза необходимо прибегнуть к ряду дополнительных методов диагностики:
- Рентгенография органов грудной клетки. Один из самых информативных и простых методов исследования. На рентгене виден участок равномерного затемнения в нижней половине грудной клетки, соответствующий выпоту в плевре. Органы средостения смещены в противоположную сторону. При малом выпоте, расположенном только в реберно-диафрагмальном синусе рентген не информативен.
- УЗИ плевральных синусов. Используется в том случае, если предполагается малое количество экссудата. Позволяет увидеть не только жидкость, но и воспаление листков плевры. Метод информативен даже при осумкованном плеврите.
- Аспирация и исследование экссудата. Является не только диагностическим, но и лечебным мероприятием. Пункция производится по лопаточной или задней подмышечной линии в седьмом межреберье. Полученную жидкость исследуют под микроскопом, что дает возможность установить характер экссудата и причину его появления. При осумкованном плеврите пункция проводится под контролем ультразвукового датчика.
- Исследование функции внешнего дыхания. Спирометрия или бодиплетизмография позволяют оценить функцию дыхания и установить наличие дыхательной недостаточности. Для экссудативного плеврита с массивным выпотом характерны изменения показателей по рестриктивному типу.
Перечисленных методов исследования достаточно для того, чтобы выявить экссудативный плеврит и в большинстве случаев – для установления причины его появления.
Методы повышения эффективности лечения
Лево- и правосторонний экссудативный плеврит требует не только приема медикаментов. Терапия может включать дополнительные мероприятия, повышающие эффективность лечения:
- Плевродез. Это введение в полость специальных препаратов на основе талька, которые не дают плевральным листкам склеиваться.
- Физиотерапия. Назначается при отсутствии признаков острых воспалительных изменений. Эффективными считаются электрофорез, парафинотерапия, озокеритотерапия, УВЧ-терапия.
- Массаж грудной клетки, вибрационный массаж. Назначаются после плевральной пункции с целью обезболивания, рассасывания и снятия воспаления.
- Комплекс дыхательной гимнастики. Показан на стадии рассасывания экссудата для улучшения дыхания.
Экссудативный плеврит – лечение
Справочно. Экссудативный плеврит могут лечить врачи разных специальностей в зависимости от того, что явилось причиной его возникновения и каков объем выпота.
Массивный выпот лечат торакальные хирурги, поскольку он требует оперативного вмешательства. В ином случае пациент может находиться на лечении у пульмонологов, терапевтов, фтизиатров.
При онкологической патологии независимо от объема экссудата больного лечат онкологи. Заболевание может быть излечено консервативным или оперативным путем.
Консервативное лечение
Справочно. Медикаментозная терапия используется самостоятельно в том случае, если в плевре маленький объем выпотной жидкости и есть вероятность, что она самостоятельно подвергнется резорбции.
Кроме того, консервативная терапия используется в сочетании с хирургическим лечением до и после его проведения.
Возможно назначение антибиотиков, противовоспалительных препаратов, диуретиков, дезинтоксикационная терапия. В некоторых случаях необходима специфическая химиотерапия. Тактика лечения зависит от причины, вызвавшей экссудативный плеврит.
Оперативное лечение
Справочно. Показано в тех случая, когда выпота много или он долгое время не резорбируется самостоятельно.
Пункцию делают аналогично проведению диагностической процедуры, а затем эвакуируют все содержимое плевральное полости и подсчитывают количество жидкости. В случае, если плеврит гнойный или жидкость появляется снова, оставляют дренаж по Бюлау.
В некоторых случаях прибегают к искусственному склерозированию плевральной щели или удалению плевры. Это радикальные методы лечения плеврита при неэффективности других мероприятий.
Физиотерапия
Справочно. Физиотерапевтические методы лечения являются дополнением к основной терапии.
Большинство из них не показано во время острого процесса, но активно используется при хроническом течении заболевания. Чаще других используются тепловые методы воздействия, парафинотерапия, электрофорез лекарственных препаратов, а также массаж и специальная гимнастика.
Что такое плеврит
Справочно. Плеврит – это воспаление наружной оболочки легких – плевры.
Выделяют два ее листка – висцеральный и париетальный. Первый непосредственно покрывает в отдельности каждое легкое, второй – отстает от него на миллиметры и выстилает ребра и диафрагму. Плевральные листки переходят один в другой так, что между ними образуется небольшое пространство – плевральная щель.
Плевры двух легких не соединены между собой. Каждая из них функционирует в отдельности и плевральные щели их никак не связаны.
У здорового человека в каждой плевральной щели содержится несколько миллилитров жидкости. Она необходима для того, чтобы листки могли скользить друг относительно друга во время вдоха и выдоха.
Если жидкости нет – возникает трение, которое сопровождается болевыми ощущениями, и ограничивает дыхание. Если жидкости много – легкое поджимается, дыхание затрудняется.
Справочно. Плеврит может сопровождаться как уменьшением, так и увеличением жидкости в плевральной щели. В первом случае говорят о сухом плеврите, во втором – об экссудативном. Воспаление всегда развивается поэтапно.
Этапы воспалительного процесса
Как экссудативный, так и сухой плеврит развиваются постепенно. Выделяют следующие их этапы:
- Неспецифические местные реакции. Эта стадия характеризуется началом серозного воспаления. Клинически, как правило, она никак не проявляется, поскольку экссудата в плевральной щели еще очень мало. Длится недолго и быстро переходит во вторую стадию.
- Разгар воспаления. Эта стадия имеет свои особенности, в зависимости от вида воспаления. Незначительный серозный экссудат превращается в фибринозный при сухом плеврите и в гнойный или массивный серозный – при экссудативном. В первом случае вместо жидкости образуется фибриновая пленка, которая обуславливает трение листков друг относительно друга. Во втором – большое количество воспалительной жидкости, различной по характеру и составу.
- Исход плеврита. В эту стадию либо происходит рассасывание экссудата и выздоровление, либо процесс приобретает хроническое течение.
Эпидемиология
Данное заболевание часто протекает бессимптомно. Минимальные изменения в плевре никак не дают о себе знать, потому данных о действительной распространенности плеврита нет.
Внимание. По статистике каждый двадцатый пациент с заболеванием бронхолегочной системы имеет плеврит.
Как правило, экссудативный плеврит является осложнением других заболеваний. Его не выносят как отдельную нозологию, а кодируют как осложнение. Это усложняет сбор данных о распространенности процесса. В редких случаях проявления плеврита становятся первым свидетельством наличия другой патологии.
Заболевание встречается одинаково часто у лиц обоих полов.
Важно! Доказано, что в старческом возрасте примерно половина людей имеют изменения в плевре, которые характерны для перенесенного ранее плеврита. При этом сам человек может не знать о том, что когда-то переносил такое заболевание.
Диагностика заболевания
Информативные методики диагностики:
- физикальная. При ее проведении врачи отмечают отставание пораженной стороны грудной клетки при акте дыхания, его ослабление, притупление перкуторного звука при перкуссии, шум плеска при аускультации;
- рентгенологическое обследование (методика диагностики гидроторакса любой этиологии, в том числе и туберкулезной). В нижних отделах легких отмечается значительное затемнение;
- УЗИ плевральной полости;
- торакоцентез. Данную процедуру проходят все пациента с подозрением на экссудативный плеврит. Во время ее проведения врачи получают некоторую часть выпота, которую потом используют для цитологического, бактериологического и биохимического исследования;
- торакоскопия;
- компьютерная томография легких;
- биохимический анализ крови.
Экссудативные плевриты, обусловленные неспецифическими заболеваниями легких, даже при затянувшемся течении, как правило, имеют благоприятный исход.