Почему болит живот на 29 неделе беременности
Факторы, образующиеся в норме, но приводящие к дискомфорту:
- повышенное напряжение в связках, мышцах, окружающих матку;
- тренировочные схватки – маточные сокращения, не приводящие к родам;
- сдавление внутренних органов без развития воспалительного процесса;
- повышенное шевеление плода, сопровождающееся кратковременными болевыми ощущениями;
- некачественное питание, приводящее к повышенному газообразованию в кишечнике, нарушению формирования стула;
- использование неудобной одежды, сдавливающей живот.
Если эти состояния исключены, ищут развивающуюся болезнь. На общем осмотре с точностью ее определить невозможно.
Поэтому назначают следующие методы исследования:
- общий анализ крови, мочи, кала;
- биохимическое исследование для определения функции печени;
- коагулограмма, определяющая количество тромбоцитов, факторов свертываемости у пациенток, склонных к тромбозам;
- определение антител, лейкоформулы при риске резус-конфликта между матерью и плодом;
- УЗИ органов малого таза, брюшной полости, наружных и внутренних частей зародыша;
- ЭКГ для выявления состояния сердечно-сосудистой системы.
С помощью тестов определяют состояние мамы, ребенка.
Выявляют патологические зоны, вызывающие боль:
- сдавление органов мочевыводящей системы (почки, мочевой пузырь, мочеиспускательный канал), сопровождающиеся инфекционно-воспалительным процессом;
- давление на гепатобилиарную область с нарушением желчевыделительной функции;
- повышенный тонус матки с риском преждевременных родов, на этом сроке ребенок выживает не часто;
- мочеполовые инфекции с риском перехода патогенных микроорганизмов через шейку матки в околоплодные воды;
- аппендицит, колит, язвенная болезнь двенадцатиперстной кишки, другие патологии кишечника;
- обострение хронических воспалительных болезней под действием изменения гормонального фона.
Когда проявляется болезнь, врач назначает лекарственное, физиотерапевтическое, хирургическое лечение. Назначениям следуют строго, чтобы устранить риск рецидива, негативного влияния на организм матери и ребенка.
При повторном появлении дискомфортного ощущения обращаются за помощью к врачу, проходят обследование, так как с ростом плода возможно развитие других заболеваний.
Забота о здоровье
В 7 месяцев чаще всего женщина уходит в декретный отпуск и может посвятить всё своё время подготовке к родам. Чтобы чувствовать себя хорошо, чтобы ребёнок появился на свет в срок и здоровым, ей необходимо особенно тщательно следить за своим состоянием:
- двигаться медленно и осторожно, иначе есть опасность упасть на оттягивающий вниз живот;
- носить обувь на низком каблуке, а лучше вообще без него;
- больше отдыхать, стараться избегать стрессов;
- принимать витамины для беременных;
- больше гулять, дышать свежим воздухом, но зимой, в сильный гололёд, лучше заменить прогулку выходом на балкон;
- рекомендуется записаться на специальные курсы, на которых готовят к родам;
- очень полезно заниматься специальной гимнастикой для спины и плавать;
- необходимо носить бандаж, чтобы фиксировать живот и уменьшить вероятность появления растяжек.
29 неделя беременности – период, когда нужно особенно контролировать свой рацион. Необходимо есть как можно больше свежих фруктов и овощей, но только таких, которые не вызывают аллергию (выбрать правильную растительную пищу должен помочь врач).
Растущий внутри малыш нуждается в различных натуральных витаминах, а его мама – ещё и в растительной клетчатке, которая помогает при запорах. Также следует употреблять продукты, содержащие кальций и белок. Иными словами, питание в целом должно быть сбалансированным. Необходимо исключить всё жирное, жареное, острое, солёное, копчёное, недопустим фастфуд.
Важно следить и за прибавкой веса: в норме она должна быть 300-350 г в неделю. Если набирается больше, то необходимо есть менее калорийные продукты и устраивать разгрузочные дни (но не голодовки!). Поскольку причиной растущего веса могут быть отёки, то важно пить только воду, чай или сок в не очень большом объёме. Периодически можно проверять свой диурез – сравнивать количество вышедшей жидкости с количеством употреблённой. Если появились отёки, боли и судороги в ногах, необходимо обратиться к врачу и срочно сдать анализ мочи.
Что касается секса, то он вполне допустим, если ничего не болит, а малыш развивается нормально. Только лучше выбирать позы сидя или сзади, чтобы не было давления на живот, также не следует очень глубоко проникать и активно двигаться. Если же возникают боли или другие проблемы со здоровьем, лучше временно отказаться от близости.
Из-за чего возникают тянущие, ноющие боли при беременности
После наступления зачатия происходят следующие изменения в организме, под влиянием которых образуются тянущие, ноющие боли, другие неприятные признаки:
- изменение количества и соотношения гормонов;
- увеличение размеров матки;
- психоэмоциональные изменения у женщины, страх родов, осложнений;
- расхождение лобковых костей, нагрузка на поясницу, спину.
Негативные ощущения часто образуются под действием нормальных процессов. Чтобы снизить болевой синдром, стоят в коленно-локтевом положении, пьют витамины, ходят в барокамеру, делают массаж, занимаются плаванием и ЛФК. К лечению прибегают только при появлении болезни.
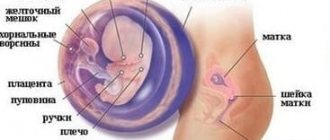
Внутриутробное развитие
29 акушерская неделя – срок в 7 месяцев, 25 неделя от задержки месячных. В этот период ребёнок уже относительно сформирован и внешне похож на новорождённого.
В его организме происходит следующее:
- практически сформирована иммунная система;
- стал постоянным состав крови;
- активно формируется терморегуляция;
- функционирует костный мозг;
- начала работать пищеварительная система;
- почки активно перерабатывают проглоченные околоплодные воды, выделяя около 0,5 л мочи в день;
- малыш может видеть, слышать, чувствовать запахи, даже различать голоса;
- его шевеления становятся более активными, из-за них у женщины даже могут возникать боли;
- на коже убавляется первородная смазка, пропадает пушок лануго;
- накапливается подкожный жир;
- потихоньку расправляются лёгкие;
- формируются дольки печени;
- поджелудочная железа начинает вырабатывать инсулин;
- работают надпочечники;
- температура тела почти постоянная.
Плод на 29 неделе беременности имеет в длину 32-38 см, а весит 1,2-1,5 кг. Если женщина трогает живот, он реагирует более активными толчками. Из-за увеличившегося размера его ручки и ножки начинают выпирать. Малыш попеременно спит и бодрствует, и мама всегда это чувствует.
О чем говорит тупая, тянущая, точечная или режущая боль в животе
Болит живот при беременности из-за изменений в теле, в органах, связанных с гормональной перестройкой, переменой положения внутренних органов, акушерских патологий.
Многие виды этих ощущений не представляют опасности для здоровья матери и состояния плода. Другие причиняют значительный вред и даже грозят летальным исходом для женщины и будущего ребенка.
Боль – реакция нервной системы на раздражители. Симптом многих болезней, в том числе акушерских патологий в период вынашивания ребенка. Беременная переживает гормональные изменения, перестройку многих систем. Они также сопровождаются этим чувством.
При появлении дискомфорта и болезненных ощущений лучше проконсультироваться с лечащим врачом о природе этих ощущений и соответствующем лечении. В период беременности женщина отвечает не только за свое здоровье, но и за здоровье малыша.
Природа определила так, что тело матери старается защитить плод от всех негативных воздействий. Пробка, образованная из слизи в шейке матки, не позволяет попасть внутрь патогенным микроорганизмам.
Пуповинное питание сформировано так, что внутрь плода не попадают вредные химические соединения. Сама матка защищает ребенка от внешнего механического воздействия.
В то же время, в период вынашивания младенца сама женщина регулярно может испытывать боли различной интенсивности и характера. Каждый из видов неприятных ощущений свидетельствует о наличии разных патологических состояний, за исключением неопасных акушерских, связанных с изменением материнского тела и подготовкой к родоразрешению.
Исходя из характера, интенсивности боли, срока беременности можно говорить о том, насколько опасно испытываемое состояние.
Например, тянущая, отдающая в поясницу и пах, может свидетельствовать о наличии риска прерывания беременности. Дополнительным признаком состояния станет наличие кровянистых выделений.
В этом случае нужно сразу обратиться за врачебной помощью, пройти обследование. При затягивании обращения к врачу участится периодичность схваток и произойдет самопроизвольный выкидыш.
Тонус матки опасен вне зависимости от того, на каком сроке его диагностировали. Плод может испытывать нехватку кислорода и поступающих питательных веществ. Женщина ощущает резкую боль наподобие схваток. Фиксируется твердое состояние матки и низа живота.
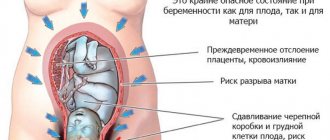
При травмировании, позднем токсикозе, стрессовом состоянии может произойти отслойка плаценты. Состояние сопровождается острой болью внизу живота. Часто имеет место внутреннее кровотечение без внешних проявлений в виде выделений. Положена срочная госпитализация и хирургическое вмешательство. При отсутствии помощи наступит смерть.
Рези в сопровождении головокружения на сроке от пяти до двенадцати недель могут быть симптомом внематочной беременности. Яйцеклетка по ряду причин не смогла попасть в матку и закрепилась в маточной трубе.
В результате быстрого темпа роста оплодотворенной яйцеклетки возникает сильный болевой синдром. Женщину направляют на ультразвуковое исследование. Назначается операция по прерыванию беременности. Отсутствие медицинской помощи закончится летальным исходом для беременной.
Ряд негинекологических проблем также способствует возникновению неприятных ощущений внизу живота:
- Нарушение работы желудочно-кишечного тракта. Дополнительные симптомы: горечь во рту, покалывания внизу живота, изжога.
- Воспаление мочевого пузыря и мочевыводящих путей. Симптоматика: дискомфорт и жжение при мочеиспускании, увеличенная частота позывов к мочеиспусканию, повышенная температура тела.
- Сезонные простудные явления. Их сопровождают боль в голове, заложенность носоглотки, ломота костей, повышенная температура.
- Воспаление аппендикса (аппендицит). Острое состояние, при котором происходит сильная рвота, обнаруживается слабость, сильное повышение температуры. Применяется хирургическая операция по удалению воспаленного участка. Эта процедура безопасна для беременной. Применяется полостная лапаротомическая аппендэктомия при подозрении на перитонит и менее инвазивная лапароскопия, если нет признаков перитонита. Назначается курс восстановительной терапии.
Диагностировать патологию возможно по дополнительным симптомам. Лечение должно проходить под контролем медицинских работников. Запрещено самостоятельно принимать фармацевтические препараты. Если неумелыми действиями усугубить собственное состояние – это неизбежно скажется на развитии ребенка.
Ощущения женщины в этот период
Поскольку ребёнок становится достаточно крупным и тяжёлым, то больше давит на все внутренние органы. Обмен веществ происходит активнее, поэтому сердце бьётся чаще, усиливается потоотделение, и женщина быстрее устаёт. Живот заметно увеличивается, а пупок перестаёт выворачиваться и становится плоским. При этом центр тяжести смещается именно на него, возникает риск падения, поэтому ходить беременной нужно особенно осторожно.
Также часто беспокоят боли (даже если раньше беременность протекала легко, в этот месяц могут возникнуть проблемы):
- в ногах из-за тяжести эмбриона и нехватки кальция;
- в позвоночнике и области крестца: их причина – размягчение сочленения тазовых костей (чтобы малыш при рождении свободно прошёл через таз);
- в спине (возможен пиелонефрит беременных).
Другие неприятности:
- онемение конечностей;
- увеличение веса;
- отёки (вследствие гестоза);
- геморрой;
- запоры;
- учащённое мочеиспускание и даже недержание мочи;
- подпирание в области живота;
- изжога и отрыжка;
- повышение давления (болит голова, может появиться шум в ушах);
- неправильное предлежание плода (лежит головой не вниз, а вверх);
- слабые шевеления;
- зуд на коже живота из-за того, что она растягивается (чтобы меньше чесалось, нужно мазать увлажняющим кремом или оливковым маслом);
- в 7 месяцев беременности может развиться иммунная несовместимость с будущим малышом, поэтому велика опасность выкидыша;
- всё труднее становится найти позу, в которой было бы комфортно спать.
Особенно часто на 29 неделе возникают боли внизу живота. Это так называемые схватки Брекстона-Хигса: матка потихоньку начинает готовиться к родам. Для их облегчения достаточно полежать на правом боку. Однако если живот болит сильно и постоянно, появились кровянистые выделения, вытекает жидкость, нужно срочно идти к врачу или даже вызвать скорую.
Если боли тянущие и сопровождаются общим недомоганием, возможно, причина в гипертонусе матки. Это может привести к преждевременным родам. Поэтому при таких ощущениях тоже надо обращаться к наблюдающему гинекологу. Но бывает, что живот болит просто из-за того, что растущий внутри ребёнок растягивает мышцы и связки. Иногда неприятные ощущения обусловлены его икотой.
Какие бы боли или другие проблемы ни появились в этот месяц, нужно идти к врачу. Лучше лишний раз перестраховаться.
Когда нужно срочно обращаться к врачу, и какой врач поможет
Случаи боли, когда без медицинского участия нельзя обойтись:
- Схваткообразные приступы тянущего характера (особенно в первом триместре бере6менности) – нужно безотлагательно обратиться за помощью. Высок риск прерывания беременности или отслоения плаценты. Наличие при этом слизистых выделений с примесью крови – повод вызова бригады скорой помощи для немедленной госпитализации пациентки.
- Опоясывающая с отдачей в поясницу при наличии жжения в момент мочеиспускания – признаки развития пиелонефрита. Может потребоваться длительное лечение. Сообщать о признаках болезни нужно безотлагательно.
- На поздних сроках, сопровождаемая схватками и повышенным тонусом матки – признак преждевременных родов.
Вне зависимости от срока беременности появление кровотечения из влагалища при наличии или отсутствии боли – обязательно нужно вызвать скорую помощь.
Консультация беременной женщины, ведение пациентки во время беременности – это обязанность участкового акушера-гинеколога. Они работают в районных женских консультациях.
Попасть к ним на прием можно следующими путями:
- через электронную систему записи на прием;
- позвонив по номеру регистратуры медицинского учреждения;
- в некоторых консультациях сохранилась система записи с помощью журнала.
Если боль не связана с протеканием беременности и не влияет на развитие плода, то нужно обратиться к участковому терапевту. Важно, чтобы лечение подбиралось с учетом спасения жизни и здоровья матери и ребенка.
Неблагоприятные симптомы и осложнения
Выделения такого цвета говорят о серьезной проблеме со здоровьем
Появление тянущих болей внизу живота, как при месячных, на 8 неделе беременности может быть связано с некоторыми опасными состояниями. При этом наблюдаются дополнительные симптомы:
- кровянистые выделения или кровотечение – патология, указывающая на начало выкидыша;
- слизистые выделения белого или желтого, зеленого оттенка с неприятным запахом – признак инфекции, в норме выделения белые, прозрачные и без запаха;
- небольшие коричневые выделения на 8 неделе допускаются, но они не должны сопровождаться неприятными ощущениями.
Опасным симптомом можно считать боль, которая появляется при опорожнении мочевого пузыря. На цистит могут указывать такие симптомы, как рези, учащенные ложные позывы в туалет, а также примеси крови. Аналогичные симптомы наблюдаются при пиелонефрите, но боль в этом случае отдает также в область поясницы.
Замершая беременность может быть признаком тянущих болей в животе
Некоторые состояния при тянущих болях требуют особого внимания. Например, они могут появляться при замирании беременности. У женщины внезапно прекращается токсикоз. Плод при замершей беременности погибает, но остается в маточной полости. Для его устранения необходима процедура выскабливания.
Тяжелый токсикоз – еще одно опасное состояние, которое может существенно истощить организм женщины. На его фоне развивается нехватка питательных веществ, обезвоживание, что может приводить к гибели плода. При тяжелом токсикозе необходимо обращаться к доктору:
- женщина стремительно худеет;
- рвота продолжается больше суток и случается каждые 1-2 часа или чаще;
- пища не усваивается, сразу же выходит рвотными массами;
- присутствует постоянная слабость.
Спровоцировать остановку развития плода, выкидыш и другие патологии могут следующие факторы:
- бесконтрольный прием медикаментов, в том числе использование препаратов, неблагоприятных для плода;
- поднятие, ношение тяжестей;
- вирусы, бактерии, инфекции, в том числе половые;
- алкоголь и курение;
- генетические факторы;
- повышенный уровень излучения, частые УЗИ или рентгены;
- перегрев (загар, регулярное посещение сауны, горячие ванны).
Вызвать осложнения может и психологический фактор, если беременность нежеланная: наступила в результате изнасилования, случайная при неблагоприятном социальном, экономическом положении женщины. Прерывание беременности в этом случае – оправданное решение, которое сохранит жизнь женщины и позволит ей в будущем завести желанного ребенка.
Топ лекарств для уменьшения боли в животе при беременности и грудном вскармливании, обезболивающие
Обезболивающие препараты нежелательны во время беременности. Особенно в первые месяцы, когда происходит основное формирование органов и тканей будущего человека. Однако, процесс переживания дискомфорта, вызванного постоянными негативными факторами, тоже не сулит ничего хорошего.
Перед покупкой анальгетиков требуется консультация специалиста. Желательно попробовать нефармацевтические способы справиться с дискомфортом.
Наименее опасным препаратом можно назвать Парацетамол. Допустимо применение в течение всего срока вынашивания. Токсичные компоненты находятся в минимальной концентрации и быстро выводятся вместе с мочой.
Ибупрофен – нестероидный противовоспалительный препарат. Назначается с осторожностью во время второго триместра. Для первого и третьего триместра противопоказан. Применение может спровоцировать ряд опасных побочных эффектов. При незначительных изменениях состояния в худшую сторону на фоне приема анальгетика нужно сообщить врачу.
К группе нестероидных противовоспалительных средств относится и Индометацин. На него распространяются те же ограничения, что и на Ибупрофен. При постоянном приеме есть риск повреждения функций почек у ребенка.
Для первых двух триместров допустимо использовать крема и мази на основе:
- Диклофенак.
- Кетопрофен.
- Кеторолак.
В третьем триместре можно применять только местные средства на основе растительных компонентов. Запрещено их наносить, если в состав входит пчелиный или змеиный яд.
Также отрицательное воздействие могут оказать мази с раздражающим эффектом, которые стимулируют повышенное кровообращение. Есть риск развития тонуса матки и повышенного артериального давления.
Самые сильные обезболивающие средства относятся к разряду наркотических веществ и запрещены к свободной продаже. Их применение происходит только в стационаре при чрезвычайно сильном болевом синдроме. Это средства на основе морфина и кодеина.
Перечень химических соединений фармацевтического применения крайне ограничен в период беременности. Перед началом приема нужно детально ознакомиться с инструкцией по применению и четко следовать рекомендациям производителя о дозировке и способе применения.
Важно ознакомиться с положениями о встречающихся побочных эффектах и противопоказаниях.
Есть возможность применения народных и нетрадиционных методов избавления от страданий. Например, йога для беременных, иглоукалывание, легкий массаж, ароматерапия. Применяются также народные методы. Но их применение тоже нужно обсудить со специалистом.
Что происходит
Большая часть беременности уже позади, но развитие и совершенствование малыша продолжается. С этого времени начинает формироваться подкожная жировая клетчатка (гиподерма). Она помогает телу сохранять тепло, жировые запасы и витамины А, Е, D, K, а также смягчает удары, опосредованно влияет на процесс кроветворения и участвует в биосинтезе гормонов эстрогена и лептина.
К 28 неделям беременности у малыша выработался собственный режим, и вы уже можете наблюдать, когда он спит, а когда бодрствует. Днем ребенок обычно отдыхает, а под вечер, когда маме хочется прилечь, развивает бурную деятельность. Также активность вашего сыночка или дочки может повышаться после приема пищи или когда вы нервничаете. Обязательно контролируйте шевеления плода: оптимальный показатель — 10 раз в течение часа. Если их меньше (учитываются даже самые незначительные движения), это повод для беспокойства, как и чрезмерная активность ребенка.
Профилактические меры для того, чтобы не было боли в животе
Основа профилактики – правильный образ жизни беременной женщины:
- Отсутствие стрессовых факторов. Психическое состояние матери – залог здоровья ребенка. Плод внутри женщины чутко реагирует на изменение эмоционального фона матери. Он не способен осознать причины депрессии или страхов, но осознает, что происходят неблагоприятные события. При сильном волнении мамы есть риск патологических изменений при формировании будущего человека. Возможны проблемы неврологического и психологического характера.
- Исключение физического переутомления. Беременным не рекомендуется регулярное посещение тренировок. Во время активного занятия спортом заметно повышается уровень артериального давления. Это спровоцирует развитие тонуса матки, что неизбежно приведет к неблагоприятным последствиям. Можно устраивать пешие прогулки на свежем воздухе.
- Правильно составленный рацион и график питания. Оно должно быть сбалансированным. Не стоит употреблять продукты фастфуда, консерванты, рекомендуется уменьшить количество чая и кофе. Оно должно состоять из овощей, фруктов, белка животного и растительного происхождения. Стоит принимать назначенные врачом витамины для тех, кто в положении. Требуется контроль веса, так как процент подкожного жира за пределами нормы негативно влияет на работу сердечно-сосудистой системы, желудочно-кишечного тракта. Нарушаются процессы питания плода. При скоростном наборе массы может быть назначена коррекция питания и специальная диета. Лишний вес способствует снижению активности, плохому настроению, дополнительным болям в области спины и суставов. Следить, чтобы не было переедания.
- Соблюдение режима сна и отдыха обеспечивает высокую активность женщины. Она не чувствует себя усталой и разбитой, а значит имеет положительный моральный настрой.
- Регулярное наблюдение у врача акушера-гинеколога согласно составленному расписанию, сдача обязательных анализов, соблюдение полученных врачебных рекомендаций. Прохождение ультразвуковых исследований развития и иных диагностических мероприятий.
- Отслеживание развития хронических патологий, которые диагностировались до беременности.
- Скорейшее лечение приобретенных во время вынашивания ребенка болезней простудного, бактериального, вирусного характера.
- Исключить все вредные привычки, такие как алкоголь, табакокурение, применение наркотических средств. При несоблюдении этого правила происходит фиксация задержки развития у малыша.
- Контроль за давлением при гипертонии (повышенном давлении) или гипотонии (пониженном давлении). Контроль за уровнем сахара, если диагностирован диабет.
- Не принимать горячую ванну или душ, а также контрастный душ. Резкое изменение температуры окружающей среды грозит подъемом давления, нарушениями работы сердечно-сосудистой системы.
Соблюдение этих правил обеспечит комфортное и правильное вынашивание. Боли будут относиться к акушерским безопасным. Но даже соблюдая все рекомендации, нужно внимательно следить за собственным состоянием и при наличии оснований обращаться за медицинской помощью.
Рекомендации
На 35 неделе беременности, как и на ранних сроках, необходимо следовать рекомендациям врача.
- Следует постепенно сокращать потребление молочных продуктов. На последних неделях беременности поступление кальция способствует отвердению костей черепа. Это может отрицательно сказаться на процессе родов.
- Избыток соли вызывает возникновение отёков. Именно поэтому потребление соли в 35 недель беременности следует сократить до минимума.
- Путешествия, особенно на самолёте, могут быть опасными и вызвать преждевременные роды. Именно поэтому специалисты рекомендуют отказаться от длительных путешествий в 35 недель беременности.
- Интимная жизнь при отсутствии противопоказаний в виде отхождения пробки и или ношения пессария разрешена. Половые контакты благотворно влияют на маточные мышцы на последних неделях беременности, подготавливая их к родовой деятельности.
При подъёме температуры, появлении поноса и тошноты в 35 недель беременности необходимо вызвать специалиста и не принимать никаких медикаментозных препаратов до его прихода. Расстройства со стороны желудочно-кишечного тракта на последних неделях беременности могут быть признаком приближающихся родов или кишечной инфекции. Возможно женщине понадобится медикаментозное лечение.
О чем говорит внезапно возникнувшая боль в животе
Внезапность развития болевого синдрома – признак острой формы патологии. Если ощущение имеет правостороннюю локализацию, сопровождается тошнотой, рвотой, головокружением, есть риск развития воспаления аппендикса.
Положена немедленная госпитализация и хирургическое вмешательство до начала прободения. Удаление аппендицита – привычная процедура для хирургов. Проходит без осложнений.
При беременности операцию производят с соблюдением всех требуемых критериев безопасности пациента.
К неакушерским видам патологических болей внезапного острого характера относят:
- кишечную непроходимость;
- перитонит.
Как и с аппендицитом – острая боль в сопровождении рвоты, общей слабости. Синдром распространяется на низ живота, поясницу, крестец, пах.
Односторонняя, сопровождаемая кровотечением из вагины – признак внематочной беременности.
Дополнительные признаки опасного состояния:
- схваткообразный характер;
- усиление симптоматики в горизонтальном положении тела;
- сильная рвота;
- одышка в состоянии покоя;
- частое сердцебиение, которое по частоте переходит выше 100 ударов в минуту.
При отсутствии медицинской помощи происходит разрыв маточной трубы. Открывается внутреннее кровотечение.
Медицинское наблюдение
На 28-й неделе беременности проводятся стандартные процедуры: измеряется артериальное давление, определяется размер таза, вес и рост будущей мамы. Также врач слушает сердцебиение ребенка и проверяет, как плод располагается в животе.
Как обычно, вам надо сделать общий анализ крови и мочи, сдать пробу на толерантность к глюкозе, пройти тест на уровень железа в крови. Если у женщины отрицательный резус-фактор, в 28 недель беременности может быть сделана инъекция иммуноглобулина, которая помогает предотвратить развитие резус-конфликта матери и малыша, а также сдается анализ крови на уровень антител.
Регулярные медицинские обследования позволяют своевременно заметить появление отклонений (позднего токсикоза, диабета, отеков, опасности преждевременных родов), а также увидеть подтекание околоплодных вод. Это явление встречается редко, но оно очень опасно. Подтекание амниотической жидкости на сроке 27 – 28 недель беременности — признак нарушения целостности плодного пузыря, а значит, к ребенку может проникнуть любая инфекция. Кроме того, даже самая незначительная «утечка» чревата прорывом плодных оболочек и преждевременными родами, и, если не успеть с медицинской помощью, последствия могут быть печальными. Определить подтекание околоплодных вод можно самостоятельно, если постоянно следить за количеством влагалищных выделений. При возникновении малейших подозрений срочно обращайтесь к врачу.