Мед.Консультант Беременность Двенадцатая неделя беременности: изменения в организме матери и в развитии плода
Каждая неделя беременности — очень важный период в развитии будущего малыша. Изменения, которые происходят в организме в период гестации, не могут не отразиться на самочувствии беременной женщины. Двенадцатую неделю беременности зачастую называют «золотым периодом». Связано это прежде всего с тем, что это своеобразная граница между первым, самым уязвимым и сложным триместром, и вторым, когда гормональный всплеск закончился, а животик ещё не появился, поэтому не должно быть препятствий для нормального времяпрепровождения.
- Симптомы 12 недели гестационного периода
Способы определения беременности в конце I триместра
- Таблица: изменения в организме женщины с наступлением 12 недели гестации
- Таблица: развитие внешних и внутренних органов плода на 12 неделе гестации
- Таблица: осложнения на 12 неделе беременности
- Профилактика и лечение простуды и гриппа в первом триместре
- Видео: что нельзя употреблять в пищу в период гестации
- Особенности интимной жизни на 12 неделе гестации
Как высчитывается срок беременности
При определении срока гестации существует два понятия: акушерская и эмбриональная недели. Когда для определения срока используют акушерские недели, то высчитывают количество недель с начала последних месячных, при использовании эмбриональных — отсчёт идёт со дня предполагаемого зачатия. Разница между акушерским и эмбриональным сроком составляет ровно две недели, соответственно тому времени, когда происходит овуляция. Таким образом, 12 акушерская неделя соответствует 10 эмбриональной.
Стоит заметить, что 12 неделя гестации — конец первого триместра. А значит, заканчивается полная гормональная перестройка организма будущей мамы, а вместе с этим беременная женщина «избавляется» от постоянных спутников первых трёх месяцев беременности: рвотные позывы, тошнота, токсикоз, головокружения, частые мочеиспускания. Можно сказать, что двенадцатая неделя — переломный момент гестации, вместе с которым, как правило, уходят не только все вышеперечисленные симптомы, но и исчезает страх потерять малыша.
3D и 4D УЗИ – объёмные снимки на память
Всё больше будущих мам сегодня предпочитают заменить обычную эхографию на 3D или 4D УЗИ. Насколько эти методы лучше традиционного исследования? Чем отличаются между собой и что дают будущим родителям?
3D-УЗИ позволяет получить объёмную картинку (фото), на которой точно можно увидеть личико малыша и рассмотреть подробности его внешнего вида, узнать пол ребёнка и пересчитать крошечные пальчики. Отличие 3D-исследования от традиционной процедуры в том, что проводить его можно только в определённые сроки – с 20 по 33 неделю и делается оно только по желанию родителей, так как с медицинской точки зрения ничем не отличается от обычного УЗИ, а стоит дороже в несколько раз.
4D отличается от 3D только возможностью увидеть, как живет ребёнок в матке в режиме реального времени. Трёхмерное УЗИ показывает только статичные кадры, а вот четырёхмерное, благодаря повороту картинки, позволяет увидеть движения малыша и его мимику.
Симптомы 12 недели гестационного периода
Если первый триместр для некоторых женщин протекает бессимптомно, и будущая мама даже не подозревает о зарождении новой жизни в её утробе, то новые симптомы, которые начинают проявляться на 12 неделе гестации не заметить довольно сложно.
К симптомам 12 недели беременности относят:
- тянущие боли в области обоих боков, а также иногда лёгкое покалывание лобка из-за растяжения мышц и мягких тканей брюшной полости;
- незначительное округление животика;
- увеличение количества слизистых прозрачных выделений из влагалища;
- головная боль и головокружение;
- симптомы токсикоза у некоторых будущих мам сохраняются;
- болезненность и ещё большее увеличение молочных желёз;
- появление пигментных пятен и продольной светло-коричневой полоски в области живота, потемнение ареол вокруг сосков;
- зуд и жжение в области молочных желёз, бёдер и живота, которые объясняются «растягиванием» кожных покровов и мышц, что чревато появлением растяжек.
На 12 неделе гестационного периода появляется коричневая продольная полоска на животе
Чтобы избежать растяжек, а также венозного расширения вен, которое начинает развиваться из-за повышенного тромбообразования и давления растущей матки на близлежащие кровеносные сосуды, что затрудняет процесс кроветворения, врачи рекомендуют носить компрессионные чулки уже с конца первого триместра.
Лично я о наступлении беременности догадалась практически сразу же после прикрепления плодного яйца к матке. Во-первых, беременность была запланированной и мы с супругом «работали» над этим, поэтому не использовали средств контрацепции. Во-вторых, я почувствовала резкую колющую боль внизу живота, после чего немного позже на ежедневной прокладке увидела выделения с примесью крови. Более того, боль была cекундной, но настолько острой, что я даже вскрикнула. Буквально через пару дней у меня участились позывы к мочеиспусканию, стала беспокоить тошнота по утрам, а также ко всему этому присоединилась постоянная усталость и сонливость. В результате, буквально через 6 — 8 дней тест на беременность показал две полоски.
Способы определения беременности в конце I триместра
Самый доступный способ определения беременности как на ранних сроках, так и на более поздних — использование тестов, принцип работы которых заключается в определении уровня гормона беременности ХГЧ в моче. Этот гормон в определённом количестве постоянно находится в организме молодой женщины, но сразу же после прикрепления плодного яйца к матке его уровень начинает расти вместе с ростом и развитием плода.
Современный фармацевтический рынок предлагает огромное разнообразие тестов на беременность, которые отличаются друг от друга степенью чувствительности: 10мМЕ/мл, 15 мМЕ/мл, 20 мМЕ/мл и 25 мМЕ/мл; дизайном: струйные тесты, стрип-полоски, планшетные тесты и цифровые; и ценовой категорией. На 12 неделе гестации уровень полового гормона настолько велик, что при соблюдении всех правил проведения тестирования, абсолютно любой тест на беременность при правильном его использовании покажет положительный результат.
Использование тестов на беременность — самый доступный способ, чтобы проверить произошло зачатие или нет
А также одним из популярных способов определения гестации считается отслеживание базальной температуры. Но разового измерения недостаточно, чтобы с точностью сказать о наличии или отсутствии беременности. Для получения более полной картины необходимо следить за показателями температуры во влагалище на протяжении одной — двух недель. То есть если у женщины возникли подозрения о том, что она беременна, то необходимо начинать измерения. При нормально текущей беременности на сроке 11 — 12 недель градусник будет показывать стабильную температуру в пределах 37,1°С — 37,4°С. Возможны незначительные отклонения от нормы, вызванные приёмом лекарств, стрессами, заболеваниями и прочим.
Чтобы определить наличие или отсутствие беременности, необходимо следить за базальной температурой в течение месяца
Измерять базальную температуру целесообразно до 12 — 14 недели гестации. В дальнейшем показатели температуры неинформативны, так как после этого периода она снижается.
Измерить базальную температуру самостоятельно в домашних условиях достаточно просто. Для этого понадобится обычный ртутный градусник и соблюдение определённых правил.
Как правильно измерить базальную температуру:
- Измерять температуру необходимо с утра, как только проснулись. При этом градусник следует подготовить с вечера и положить рядом на тумбочку или стульчик, чтобы утром не пришлось привставать и идти за ним. Также можно это сделать и в середине дня, но при условии, что до этого молодая мама спала как минимум пять часов. Дополнительные нагрузки и прилив крови к органам малого таза может отрицательно сказаться на результатах измерения.
- Градусник необходимо поместить в анальное отверстие или влагалище на 5 — 6 минут.
- По истечении времени достать градусник и проверить результат.
При положительных результатах необходимо в срочном порядке обратиться к врачу и стать на учёт по беременности, чтобы исключить патологии развития плода на ранних сроках гестации. Ведь не зря существует правило, что будущие мамы должны обратиться в женскую консультацию не ранее 12 недели беременности, если есть беременность.
36,9°С — это низкая температура. При стойком снижении базальной температуры ниже 37°С требуется срочный осмотр гинеколога, так как это может свидетельствовать о нарушении в течение беременности. Однократное снижение базальной температуры может быть связано с общим состоянием организма или с погрешностью измерения. Это неопасно.
Ольга Дмитриева, врач акушер-гинеколог
https://www.budumamoi.ru/basal_pri_beremennosti.html
От чего зависит точность определения пола ребенка при проведении УЗИ?
С появлением УЗИ-аппаратов у семейных пар появилась возможность узнать пол ребенка до его рождения. Однако сделать это получается только на определенном сроке. В течение 9 месяцев будущей маме делают 3 плановых УЗИ:
- Исследование на 10-14 неделе позволяет выявить развитие у малыша генетических патологий и других опасных заболеваний. Специалист производит соответствующие измерения плода, определяет частоту сердечных сокращений и может сообщить родителям пол ребенка.
- На 20-24 неделе измеряется вес и размер малыша. По результатам устанавливается отклонение или соответствие нормам, а также окончательно определяется наличие или отсутствие опасных патологий. На втором УЗИ определение пола ребенка происходит с высокой точностью.
- На 32-34 неделе врач исследует правильность расположения и работы внутренних органов ребенка. Если из-за расположения плода ранее не удавалось определить, сын это лили дочка, после 3-го УЗИ родители вероятнее всего узнают, кто у них родится.
Распознать пол ребенка на начальных сроках получается не всегда. По мере роста малыша все его органы становятся заметнее, и увеличивается вероятность точного определения внешних половых признаков.
Иногда будущая мама до момента появления ребенка на свет не знает, кто у нее родится. На точность результатов УЗИ оказывают влияние нескольких факторов:
- срок беременности, на котором проводится исследование;
- технические характеристики прибора;
- профессионализм специалиста, выполняющего процедуру;
- расположение плода в полости матки.
Изменения, происходящие в организме будущей мамы на последней неделе I триместра гестации
Для каждой недели гестации характерны свои отличительные признаки, которые заключаются не только во внешних видоизменениях тела, но и во внутренних перестройках организма, а также ощущениях будущей мамы. На каждом плановом приёме акушер-гинеколог делает замеры окружности живота и высоты стояния дна матки, а также определяет прибавку в весе. Исходя из динамики увеличения параметров живота, врач делает выводы о течении беременности. Так как для каждой недели характерен определённый показатель. И отклонение от нормы может свидетельствовать о развитии таких патологий, как: многоводье, маловодье, задержка внутриутробного развития. Но этот показатель относителен и не является ключевым при постановке диагноза. Он лишь может послужить тревожным звоночком для проведения дополнительных анализов и УЗИ. В среднем, на 12 неделе гестации живот будущей мамы увеличивается на 2 — 6 сантиметра в объёме и на 10 — 11 сантиметров «в длину», но каждый организм индивидуален, поэтому эти цифры могут отличаться.
Объём живота и высота стояния дна матки — относительные параметры, поэтому отклонение от нормы в замерах не всегда является признаком развития патологии
Вес беременной женщины также увеличивается согласно неделям беременности. Но не все женщины, особенно те, кто страдал от токсикоза и постоянной рвоты, набирают в весе в первом триместре гестации. И это вполне нормальное явление. Для 12 недели беременности прибавка составляет 0,9 — 2 кг.
В мою первую беременность на очередном плановом приёме в 32 недели параметры живота соответствовали 29 неделе гестации, но что мой лечащий врач не обратил должного внимания. Более того, практически все 8 месяцев вынашивания малыша (у меня было экстренное кесарево сечение на 36 неделе) у меня были повышены лейкоциты в моче. Что также пропускалось гинекологом мимо ушей. Благо в этот период делается УЗИ, где и заметили, что развитие плода отстаёт практически на месяц и соответствует 28 неделе. Конечным диагнозом было — задержка внутриутробного развития III степени.
Таблица: изменения в организме женщины с наступлением 12 недели гестации
| Система органов или отдельный орган | Изменения, характерные для последней недели I триместра |
| Матка | Матка вырастает в ширину до 10 сантиметров и ей становится мало места в тазовой области, поэтому она приподнимается вверх в брюшину. Женщина может её нащупать подушечками пальцев. |
| Плацента | Плацента практически сформирована и берёт на себя функции обеспечения малыша необходимыми питательными веществами и кислородом. В некоторых случаях этот процесс может затянуться до 14 — 16 недель. Более того, именно она теперь начинает вырабатывать прогестерон — гормон беременности. Толщина — 15,14 мм. |
| Сердечно-сосудистая система | Сердце начинает работать с двойной нагрузкой и перекачивает в два раза больше крови, чтобы обеспечить и маму, и малыша. Сердцебиение в два раза выше, чем до беременности. Повышается риск тромбообразования, так как увеличивается вязкость крови как естественная защитная реакция организма, чтобы избежать больших кровопотерь во время родоразрешения. А также это обусловлено тем, что увеличивающаяся в размерах матка начинает давить на кровеносные сосуды. |
| Эндокринная система | Гормональный фон стабилизируется, поэтому, как правило, исчезает токсикоз, рвота, частая смена настроения, плаксивость и сентиментальность. Уровень ХГЧ — 20000 — 90000 мМЕ/мл. |
| Мочеполовая система | Так как матка приподнимается в брюшную полость, то давление на мочевой пузырь становится немного меньше, и позывы к мочеиспусканию не такие частые, как в первые недели зачатия. |
| Пищеварительная | Возобновляется аппетит. У некоторых беременных сохраняется токсикоз. Молодых женщин мучают запоры и повышенное газообразование, вызванные ослаблением сокращений гладкой мускулатуры кишечника и прямой кишки под воздействием прогестерона. Появляется изжога. |
| Молочные железы и кожные покровы | Грудь становится ещё больше, ареолы приобретают коричневый окрас. Появляются пигментные пятна и сосудистые «звёздочки» на теле и коричневая продольная полоска на животе. Можно заметить незначительные растяжки в области живота. |
| Выделения | Выделения становятся более обильными, но тем не менее, они прозрачные без специфического запаха. В некоторых случаях может появляться слабый кисловатый запах, что может свидетельствовать о развитии молочницы, которая возникает в результате ослабления иммунитета. В этом случае необходимо обратиться к гинекологу, который возьмёт мазок на микрофлору влагалищных выделений. Количество суточных выделений более чем столовая ложка, а также примеси крови или коричневый их окрас — очередные причины для похода в женскую консультацию. А также необходимо заметить, что слизистая зева матки становится довольно ранимой и после полового акта могут наблюдаться выделения с примесью крови. |
В некоторых случаях беременная женщина может чувствовать покалывающие ощущения в животе, в частности, по бокам, а также в области лобка. Но это не является патологией. Важно обратить внимание, если боли имеют тянущий характер и локализуются внизу живота.
Суточная доза влагалищных выделений не должна превышать столовую ложку
Что происходит?
Продолжается совершенствование внутренних органов малыша. Ребенок на 11 неделе беременности внешне уже похож на человечка, хотя пока его голова крупнее туловища, а ручки непропорционально длинные, глазки и ушки еще не переместились в типичные места. Но уже сейчас основные системы и органы сформированы. На этом сроке малыш невероятно быстро растет. В конце первого триместра завершается формирование плаценты: она имеет густую сеть кровеносных сосудов, и все питательные вещества, кислород кроха получает от мамы.
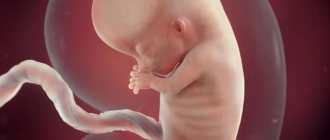
Развитие плода на 12 неделе гестации
С момента зачатия прошло уже 10 недель и развивающийся эмбрион уже приобрёл человеческие очертания. Все органы и системы уже сформированы, но находятся в процессе развития. Весит ребёночек около 10 — 14 грамм, длина тела — 6 — 9 сантиметров. Очень часто в этом периоде малыша сравнивают с куриным яйцом. При многоплодной беременности вес и рост малышей на 12 неделе практически не отстаёт от показателей, которые наблюдаются при одноплодной. Таким образом, рост обоих малышей — 3,5 — 4 см, вес — 11 — 13 грамм. Но стоит отметить, что позже рост этих показателей приостанавливается.
Когда после родов лежала с малышкой в патологии для недоношенных детей, заметила, что на лечении в этом отделении находится большое количество близнецов и двойняшек, которые появились на свет весом менее 2500 грамм. При этом рост и вес одного из них полностью соответствует норме, в то время когда второй отстаёт в физическом развитии. Видела случаи, когда оба ребёнка родились с весом до 1500 грамм. Но при этом есть и счастливые исходы данного вида беременности. Моя близкая подруга родила здоровую двойню в 36 лет. И это была её первая беременность.
Таблица: развитие внешних и внутренних органов плода на 12 неделе гестации
| Система органов или отдельный орган | Особенности развития |
| Центральная нервная система, головной мозг | Головной мозг по своей структуре схож с головным мозгом взрослого человека и на экране аппарата УЗИ его изображение похоже на бабочку. Начинает развиваться кора головного мозга. Нервные клетки объединяются в синапсы. |
| Пищеварительная система | Кишечник «расположился» в брюшной полости и способен сокращаться. |
| Сердечно-сосудистая система, кровь | Сердце четырёхкамерное, на Допплере прослушивается сердцебиение. Сердце сокращается до 160 ударов в минуту. В крови малыша находятся лейкоциты и эритроциты. |
| Мочеполовая система | Наружные половые органы малыша, как правило, сформированы уже к этому времени, поэтому можно определить пол ребёнка на аппарате ультразвуковой диагностики. Почки начинают выделять мочу, а печень вырабатывает жёлчь. |
| Эндокринная система | Полностью сформирована железа внутренней секреции — гипофиз |
| Голова, лицо | Голова непропорционально большая относительно туловища, но имеет все очертания головы взрослого человека. Глаза с краёв передвигаются ближе к центру, но они закрыты, при этом реагируют на свет. Нос, губы, уши полностью сформированы. Развивается костное нёбо и идёт закладка молочных зубов. |
| Конечности | Пальчики рук и ног уже разделены между собой. Большой палец противопоставлен остальным четырём. |
| Кожа, ногти, волосы | Сформированы клетки верхнего слоя кожи. На подушечках пальцев рук и ног начинает вырисовываться узоры — так называемые, отпечатки пальцев. На месте бровей и ресниц появляется белый пушок. Начинает формироваться ногтевая пластина. |
| Мышечная система | Мышечная система укрепляется. Развиваются голосовые связки. |
| Рефлексы, двигательная активность | Малыш делает хаотичные движения ручками, сжимает пальчики в кулачок. Плод активно двигается, но мама ещё не может чувствовать этих шевелений, так как ребёнок слишком мал. К этому времени уже сформированы глотательный и сосательный рефлексы, поэтому малыш может сглатывать околоплодные воды, а также сосать пальчик. |
Количество околоплодных вод на последней неделе первого триместра гестации увеличивается до 50 мл.
На 12 неделе беременности матка приподнимается вверх в брюшную полость
Что может помешать получению достоверного результата?
Современное ультразвуковое оборудование позволяет увидеть половые органы будущего ребенка достаточно точно, вероятность ошибки составляет 10%. Причинами получения недостоверного результата могут быть:
- Небольшой срок беременности. Обращаясь к врачу УЗИ с просьбой определить пол малыша на первом скрининге, родители должны понимать, что в первые месяцы беременности половые органы еще формируются, и не всегда удается их рассмотреть.
- Подвижность малыша в последние недели перед родами. При проведении исследования ребенок может по так, что его гениталии не будут видны.
- Человеческий фактор. Специалист УЗИ может ошибиться с выводом по причине своей неопытности или других обстоятельств.
- Устаревшая или неисправная аппаратура. Высокоточные исследования возможны только на современных аппаратах УЗИ. Ультразвуковые датчики приборов с длительным сроком эксплуатации могут давать сбои.
Патологии развития 12-недельного плода и течения беременности
Даже несмотря на то, что 12 неделя гестации — рубеж между первым и вторы триместром, и, казалось бы, все проблемы позади, но не всё так просто. Риск развития патологий плода ещё достаточно велик в этот период, поэтому женщина должна регулярно посещать гинеколога и внимательно прислушиваться к своему телу и организму развивающегося малыша.
Таблица: осложнения на 12 неделе беременности
| Патология | Симптомы | Причины | Лечение | Профилактика |
| Угроза выкидыша |
|
| При первых симптомах угрозы выкидыша необходимо срочно обратиться к гинекологу. При гормональном сбое назначают постельный режим и приём гормональных поддерживающих течение беременности препаратов. А также могут назначит спазмолитики и кровоостанавливающие препараты. Если в организме «живёт инфекция», то попутно лечат и её. |
|
| Замершая беременность |
|
| При подозрении на замершую беременность необходимо срочно обратиться к акушеру-гинекологу, который прослушает сердцебиение плода и назначит ультразвуковое диагностирование и анализ крови на уровень гормона ХГЧ. При подтверждении диагноза проводится процедура выскабливания. |
|
| Гипоплазия носовой кости — уменьшение длины носовой кости (аплазия — и вовсе её отсутствие). Эта патология может свидетельствовать о синдроме Дауна, Эдвардса, Патау. | Женщина никак не сможет заподозрить о наличии данной патологии. Выявить её можно только методом ультразвукового исследования. И для оценки длины носовой кости врачи используют специальные медицинские таблицы. |
| При обнаружении данной патологии врач назначает дополнительные исследования, в том числе и анализ околоплодных вод на наличие хромосомных отклонений. В 80% данный диагноз подтверждается. Но в некоторых случаях это объясняется индивидуальными особенностями организма. При наличии хромосомной патологии врачи предлагают беременной женщине сделать аборт. |
|
| Шейная гигрома — развитие новообразований в шейных позвонках плода. | Выявить патологию можно на 12 неделе беременности по средством УЗИ, которое покажет утолщение в области шейно-воротниковой зоны. |
| Лечение возможно только после рождения, если беременность не прервётся в первом и втором триместрах. Процент выживания таких грудничков составляет только 30%. В некоторых случаях гигрома рассасывается сама. В ином же, требуется пункция, когда при помощи шприца высасывается жидкость. Когда гигрома страшная и слишком большая, то требуется хирургическое вмешательство. В 25% патология может свидетельствовать о хромосомных аномалиях развития. |
|
Шейная гигрома может свидетельствовать о хромасомных аномалиях развития плода
Анализы и исследования
Помимо стандартных исследований, на сроке беременности 11 недель проводится двойной скрининг (определяется уровень ХГЧ и РАРР-А), а также первое скрининговое УЗИ.
Оптимальный срок для проведения первого УЗИ – 11-13 неделя. Исследование проводится с целью исключения хромосомных аномалий у плода, а также для определения гестационного возраста. Уже на этом сроке специалист может обнаружить признаки синдрома Дауна. Для исключения этой патологии оцениваются следующие параметры:
- толщина воротникового пространства (или толщина шейной складки): в норме данный показатель не должен превышать 3 м; если положение вашего малыша не позволяет точно оценить этот показатель, врач попросит ваш подвигаться, покашлять, легонько постучать по животику – в общем, сделать так, чтобы малыш передвинулся; если это не удается – нужно будет провести исследование повторно, так как это параметр очень важен;
- определение носовой косточки: в норме носовая косточка окончательно формируется после 11 недели, но ее отсутствие на этом сроке очень характерно для данного заболевания;
- кровоток в аранциевом протоке: при синдроме Дауна наблюдается нарушение кровотока в венозном протоке;
- размер мочевого пузыря: при синдроме Дауна отмечается увеличение размеров мочевого пузыря;
- размеры верхней челюсти (она не должна быть больше нормы);
- количество пупочных артерий: в норме в пуповине две артерии; наличие одной пупочной артерии свидетельствует о повышенном риске многих хромосомных аномалий.
Кроме ультразвукового исследования, проводится биохимический скрининг. Определяется ХГЧ на 11 неделе беременности, или уровень свободной бета-субъединицы ХГЧ. Это два разных исследования, и более точно о наличии хромосомных аномалий говорит уровень свободной бета-субъединицы. Нормативы в разных лабораториях отличаются. Главное – чтобы результат МоМ (среднего показателя) был в пределах 0,5-2. Также определяется уровень РАРР-А (плазматического А-протеина, ассоциированного с беременностью). Его показатель МоМ ниже 0,5 говорит о повышенном риске синдромов Эдвардса и Дауна, а показатель более двух при нормальных результатах остальных исследований является нормой.
Как простуда и грипп могут отразиться на течении беременности
Резкое ослабление иммунной системы и нехватка витаминов в первом триместре беременности являются хорошей почвой для размножения вирусов, микробов и инфекций. Во время гестации, особенно первые три месяца, любое заболевание может быть чревато плачевными последствиями и негативно отразиться на развитии плода.
Наиболее распространённые и небезопасные заболевания для женщины и плода:
- кандидоз — заболевание органов половой системы, которое может препятствовать прикреплению плодного яйца к матке, а также повышается риск выкидыша и рождения малыша с задержкой внутриутробного развития;
- герпес — вирусное заболевание, которое встречается на половых губах женщины и чревато выкидышем. Если же беременность удаётся сохранить, то увеличивается риск рождения малыша с этим же вирусом, который негативно сказывается на развитии головного мозга, слуховых и зрительных нервов и прочее. Обычно, когда герпес атакует до 7 недели беременности, врачи предлагают сделать аборт;
- грипп и простудные заболевания — наиболее распространённые спутники беременной женщины, которые могут стать причиной замершей беременности или выкидыша, а также развития различных врождённых патологий малыша.
Профилактика и лечение простуды и гриппа в первом триместре
Любое заболевание легче предупредить, чем его лечить. Поэтому беременной женщине необходимо как можно тщательнее «оберегать» себя от воздействия вредных факторов окружающей среды, Различных вирусов и микробов. Конечно, в современном мире это сделать практически невозможно. Но главное, что может сделать женщина, чтобы оградить себя:
- как можно реже посещать многолюдные места: кинотеатры, кафе, ночные клубы, концерты и прочее. Но если всё-таки возникла такая необходимость, то следует надевать маску и дополнительно смазывать пазухи носа Оксолиновой мазью, а по приходу домой споласкивать их отваром календулы и проточной водой;
- есть лимоны, но не стоит ими злоупотреблять. Переизбыток витамина С может также негативно сказаться на малыше. Нужно съедать не более одного лимона в неделю;
- принимать витамины для беременных, но только по назначению врача;
- пить чай или парное молоко с мёдом.
Так как мой ребёнок родился маловесным, на целый месяц нам пришлось задержаться в больнице для лечения внутриутробной инфекции и воспаления лёгких, а также чтобы набрать вес до 2500 грамм. Всё это время ребёнок находился в стерильных условиях, поэтому медсестра посоветовала нам в день выписки нанести немного Оксолиновой мази под носик малышке. сейчас ребёнку уже практически 4 года и я зачастую использую эту мазь перед выходом на улицу в период обострения вирусных инфекций. А также в этих целях покупаю пластыри и спрей «Дыши». Но последние препараты более дорогие, если сравнивать их с ценовой категорией Оксолиновой мази.
Лечение ОРВИ и простуды во время вынашивания малыша
Лечение любого заболевания должно происходить только под наблюдением специалиста. Самолечение в этом случае недопустимо.
Лечение включает в себя:
- постельный режим;
- обильное тёплое питьё, в том числе молока с мёдом;
- отказ от антибиотиков и препаратов, запрещённых во время гестации;
- применение Ибупрофена для снижения температуры;
- обтирания всего тела тёплой водой;
- использование сока алое, разбавленного с водой в соотношении 1:1, при лечении насморка;
- питьё отваров из ромашки и клюквенных морсов;
- приём витаминов, укрепляющих иммунную систему, и которые прописывает врач.
Специалисты говорят, что для лечения насморка лучше всего использовать алое, которому не менее трёх лет.
Насколько точны рассмотренные способы?
Вариантов того, пол ребенка без УЗИ дома, очень много. Вот только их достоверность оставляет желать лучшего.
Нельзя всецело доверять им, природу невозможно просчитать и уместить в какие-либо табличные данные. С тем же успехом можно обратиться к пасьянсам, рунам и другим магическим атрибутам.
Выяснить пол малыша очень хочется пораньше, особенно при первой беременности. Но результаты манипуляций с таблицами крайне сомнительные, и останется лишь надеяться, что они подтвердятся ультразвуком.
Медицинское обследование в 12 неделю беременности
Как правило, молодая женщина должна стать на учёт по беременности до 12 недели гестации. До этого времени у женщины должны быть сданы следующие анализы:
- общий анализ крови и на биохимию;
- анализ крови на ВИЧ, гепатит В, сифилис;
- анализ крови на сахар, группу крови и резус-фактор;
- общий анализ мочи;
- мазок на микрофлору влагалищных выделений;
- замеры окружности живота и вес.
Именно на приёме в 12 недель беременности делается первое плановое УЗИ. Оно может быть как трансвагинальное, так и абдоминальное. При трансвагинальном исследовании во влагалище помещается специальный датчик, а при абдоминальном — этот датчик находится на поверхности живота. Наиболее распространённый и часто используемый — абдоминальный метод.
Плановое УЗИ проводится в 12 недель гестации
По результатам этого обследования врач отслеживает:
- качество и количество околоплодных вод;
- вес, рост, окружность головки, а также груди плода;
- состояние плаценты и место её прикрепления;
- состояние матки и наличие новообразований;
- пол ребёнка (но его не всегда с точностью можно определить);
- пороки развития плода и хромосомные аномалии, которые определяются по замерам толщины воротниковой зоны. Если она более трёх миллиметров, то женщине назначают дополнительные анализы, чтобы исключить синдромы Дауна, Эдвардса и прочее;
- симетрию полушарий мозга;
- частоту сердцебиения плода;
- кровоток в сосудах пуповины.
А также на 12 неделе гестации могут назначить скрининговое обследование, которое включает в себя УЗИ и биохимический анализ крови, что позволяет более детально обследовать будущую маму и плод. Скрининг может быть назначен в следующих случаях:
- поздняя беременность;
- выкидыши, мертворождение в предыдущих беременностях;
- генетические заболевания родителей;
- половые инфекции до беременности.
Скрининговое обследование позволяет:
- сделать анализ околоплодных вод;
- выявить генетические и хромосомные патологии развития плода;
- выявить внутриутробную инфекцию и сахарный диабет;
- обнаружить риск выкидыша.
В составе скринингового обследования врачи делают анализ крови на определение уровня ХГЧ и белка А, который вырабатывается плацентой и является индикатором хромосомных аномалий. А также выявляют дефект развития нервной трубки плода согласно показателям белка АПФ, который вырабатывается печенью малыша.
Генетические и хромосомные патологии не поддаются лечению, поэтому врачи предлагают сделать аборт на ранних сроках беременности.
Так как до беременности я работала учителем, то большую часть времени приходилось проводить на ногах. Ближе к 12 неделе мне пришлось отказаться от шпилек и высоких каблуков, потому что ноги сильно уставали и отекали. Ношение высоких каблуков может стать причиной гипертонуса матки и варикозного расширения вен. Более того, при постановке на учёт на 8 неделе гестации мне диагностировали угрозу выкидыша.
Видео: что нельзя употреблять в пищу в период гестации
Как делается?
Процедура ультразвукового обследования проводится транвагинально (посредством введения влагалищного датчика) или трансабдоминально (через стенку живота).
И если первый способ распространён только в начале беременности, когда получить необходимую информацию через стенку живота ещё затруднительно, то второй способ используется более широко.
Однако есть показания для трансвагинального УЗИ и на более позднем сроке.
Исследование проводится трансвагинально, если:
- диагностировано низкое положение плаценты или хориона;
- выявлена истмико-цервикальная недостаточность, выраженность которой необходимо оценить;
- есть миоматозные узлы;
- имеются подозрения на воспалительные процессы в кистах или придатках;
- на животе присутствует большой слой жировой клетчатки, сквозь который не удаётся рассмотреть необходимые параметры.
Рекомендации врачей по поводу образа жизни беременной женщины на 12 неделе гестации
Беременность состоит из сотни строгих «нельзя», особенно когда мы говорим о первом триместре. Даже несмотря на выражение « Беременность — не болезнь», женщина должна, начиная с первого триместра, пересмотреть свой образ жизни, чтобы родить умного и физически развитого малыша. Но это не значит, что ей следует полностью отказаться от всех удовольствий и развлечений. Безусловно, от многих привычек придётся отказаться насовсем, другие же — немного скорректировать в соответствии с положением.
А. Г. Никитина, акушер-гинеколог, утверждает, что весь первый триместр, в том числе и на 12 неделе, нельзя поднимать руки вверх, особенно в те дни, когда были месячные до беременности.
От чего ещё необходимо отказаться насовсем во время беременности:
- алкоголя и курения;
- диет, направленных на похудение. Следует употреблять в пищу продукты, богатые витаминами и полезными веществами: овощи, фрукты, молочные продукты, нежирное мясо и рыбу;
- приёма антидепрессантов, антибиотиков и других небезопасных медикаментов. Принимать лекарства необходимо только после консультации с врачом;
- лазерной эпиляции;
- узкой одежды;
- покраски волос красками с содержанием амиака. Лучше использовать гиппоаллергенные красящие средства;
- посещения бани и сауны;
- посещения солярия.
От чего нет необходимости отказываться полностью, но и злоупотреблять не стоит:
- кофем, крепкий чаем, шоколадом и мучной продукцией;
- массажем;
- острой и солёной пищей;
- посещением клубов, концертов, кинотеатров, театров и других людных мест. Необходимо свести к минимуму риск заражения различными вирусными и инфекционными заболеваниями;
- физическими нагрузками, в том числе и гимнастикой для беременных.
А также будущая мама должна избегать сквозняков и переохлаждений.
Специалисты считают, что 12 неделя беременности — один из самых благоприятных периодов в жизни будущей мамы, когда она может посвятить себе всё своё время. Так как токсикоз уже отступил, а животик ещё не доставляет чувство дискомфорта, то женщина может отправиться на море. Более того, при условии нормального течения беременности, авиаперелёты в конце первого триместра не запрещены. Хорошо подойдут для отдыха страны, которые не отличаются резким перепадом температур: Турция, Болгария, Украина.
Особенности интимной жизни на 12 неделе гестации
Очень часто молодые пары боятся навредить развивающемуся малышу во время занятия сексом, поэтому отказывают себе в этом удовольствии чуть ли не все девять месяцев беременности. Но гинекологи не видят ничего опасного в половой близости, но при условии, что будущая мама сама этого хочет, и беременность протекает без осложнений. Более того, на 12 неделе гестации сексом можно заниматься практически во всех позах, что и до зачатия. Главное, чтобы у женщины не возникало болевых ощущений, поэтому мужчина должен контролировать глубину и частоту проникновений пениса во влагалище, а также быть внимательным к эмоциям партнёрши.
Гинекологи советуют отказаться от интимной близости, если у будущей мамы:
- угроза выкидыша. А также если был печальный опыт потери ребёнка в предыдущей беременности;
- влагалищные выделения с примесью крови;
- укороченная шейка матки;
- инфекционные заболевания половых органов у одного из партнёров.
Стоит отказаться от вагинального и орального секса, чтобы не занести инфекцию во влагалище и не допустить попадания воздуха в матку во время куннилингуса.
Вопросы – ответы
У меня поднялась температура на 11 неделе беременности, но ни насморка, ни других симптомов нет. Это может быть в норме?
Температура при беременности не повышается беспричинно. Вам нужно обратиться к врачу для исключения возможных заболеваний, которые могут вызывать повышение температуры, например, пиелонефрита.
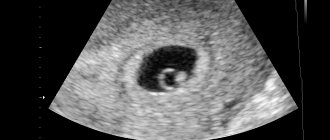
Можно ли уже сделать фото УЗИ на этом сроке беременности?
Конечно! Ультразвуковое исследование проводится именно на этом сроке (с 11 по 13 неделю), и Вы можете сделать фото. Вы уже увидите своего малыша, черты его лица, хотя окончательно они еще не сформированы. Предположительно врач скажет пол ребенка, но окончательно вы сможете это узнать позже. Вы увидите и услышите, как бьется сердечко малыша, рассмотрите его ручки, ножки.
На 11 неделе беременности у меня появились коричневые выделения, периодически болит живот. Это не опасно?
Такие жалобы могут свидетельствовать об угрозе прерывания беременности, так как коричневый цвет выделениям придает необильное кровотечение. Вам обязательно и в срочном порядке нужно обратиться к врачу для назначения соответствующего лечения.
Что делать, если в 11 недель беременности периодически тянет живот?
Тянущие ощущения внизу живота свидетельствуют о повышении тонуса матки. Прежде всего Вам нужно полежать, отдохнуть, и если ощущения прошли – все нормально, просто старайтесь не перенапрягаться. Если же тянущие ощущения не уменьшаются, перерастают в боль – нужно обратиться к врачу.
Почему на этом сроке могут появляться боли в пояснице?
Очень часто женщины ошибочно списывают боль в пояснице на ранних сроках беременности на повышенную нагрузку на позвоночник. Но матка на этом сроке увеличена всего до размеров женского кулака, поэтому о смещении центра тяжести, нагрузке на спину говорить очень рано. Боль в пояснице в начале беременности обычно является иррадиацией болей при повышении тонуса матки. Это особенности иннервации. Проконсультируйтесь у Вашего врача для исключения гипертонуса.
Я сдела анализ на гормоны и получила результат ХГЧ на 11 неделе беременности 19,3. Это норма?
Уровень гормонов может измеряться в разных единицах, и для каждой лаборатории нормативы разные. На листе с результатами обычно пишутся пограничные значения. Кроме того, результат еще оценивается в МоМ – это средний норматив, и в любой лаборатории это число должно быть около единицы – в границах 0,5 – 2. Уточните результат исследования у врача.
Увеличить шанс появления на свет мальчугана можно. Для его рождения необходимо отслеживать наступление овуляции и стараться зачать его точно в этом периоде. Не упустить момент помогут экспресс-тесты или постоянный контроль базальной температуры.
Несмотря на кажущуюся «научность» этого метода, в действительности он представляет собой такое же суеверие, как и остальные способы. Поведение сперматозоидов и длительность их жизни не зависят от их хромосомного набора.
Как узнать пол будущего ребенка без УЗИ, используя дни рождения родителей? Следующая таблица была разработана в Китае. Пользуются ей уже более 7 сотен лет. При использовании табличных данных необходимо учитывать, что возраст китайцы определяют иначе, к своим годам необходимо прибавить еще 9 месяцев.
Как можно определить пол будущего ребенка без УЗИ этим методом? Пользоваться легко: достаточно подставить нужные даты и сопоставить их с цветом ячейки в месте пересечения. Красный цвет укажет на то, что ждать нужно девочку, а синие ячейки говорят о большей вероятности рождения мальчика.
Таблица определения пола по возрасту родителей и времени зачатия
Продолжение таблицы определения пола по возрасту родителей и времени зачатия
Как узнать пол ребенка без УЗИ по-японски? Здесь берутся во внимание дни рождения обоих родителей. Необходимые вычисления производятся с применением двух таблиц. Первая из них помогает найти коэффициент, требуемый для дальнейших расчетов. Методика основывается не на годах или днях рождения будущих родителей, а на месяцах, в которых они родились.
По второй таблице нужно найти в столбике с номером получившегося коэффициента месяц зачатия малыша и определить, с какой долей вероятности на свет появится младенец того или иного пола. Чем больше плюсов, тем выше шансы.
Таблица 1.
| Месяц рождения матери | Месяц рождения отца | |||||||||||
| 01 | 02 | 03 | 04 | 05 | 06 | 07 | 08 | 09 | 10 | 11 | 12 | |
| 01 | 1 | 5 | 9 | 1 | 5 | 9 | 1 | 5 | 9 | 1 | 5 | 9 |
| 02 | 10 | 2 | 6 | 10 | 2 | 6 | 10 | 2 | 6 | 10 | 2 | 6 |
| 03 | 7 | 11 | 3 | 7 | 11 | 3 | 7 | 11 | 3 | 7 | 11 | 3 |
| 04 | 4 | 8 | 12 | 4 | 8 | 12 | 4 | 8 | 12 | 4 | 8 | 12 |
| 05 | 1 | 5 | 9 | 1 | 5 | 9 | 1 | 5 | 9 | 1 | 5 | 9 |
| 06 | 10 | 2 | 6 | 10 | 2 | 6 | 10 | 2 | 6 | 10 | 2 | 6 |
| 07 | 7 | 11 | 3 | 7 | 11 | 3 | 7 | 11 | 3 | 7 | 11 | 3 |
| 08 | 4 | 8 | 12 | 4 | 8 | 12 | 4 | 8 | 12 | 4 | 8 | 12 |
| 09 | 1 | 5 | 9 | 1 | 5 | 9 | 1 | 5 | 9 | 1 | 5 | 9 |
| 10 | 10 | 2 | 6 | 10 | 2 | 6 | 10 | 2 | 6 | 10 | 2 | 6 |
| 11 | 7 | 11 | 3 | 7 | 11 | 3 | 7 | 11 | 3 | 7 | 11 | 3 |
| 12 | 4 | 8 | 12 | 4 | 8 | 12 | 4 | 8 | 12 | 4 | 8 | 12 |
Таблица 2.
| 1 | 2 | 3 | 4 | 5 | 6 | мал. | дев. | 7 | 8 | 9 | 10 | 11 | 12 |
| 01 | + | + | |||||||||||
| 01 | 02 | ++++ | + | ||||||||||
| 01 | 02 | 03 | + | ++ | |||||||||
| 01 | 02 | 03 | 04 | + | + | ||||||||
| 01 | 02 | 03 | 04 | 05 | ++ | + | |||||||
| 01 | 02 | 03 | 04 | 05 | 06 | + | + | ||||||
| 02 | 03 | 04 | 05 | 06 | 07 | + | ++ | ||||||
| 03 | 04 | 05 | 06 | 07 | 08 | + | +++ | 01 | |||||
| 04 | 05 | 06 | 07 | 08 | 09 | + | ++ | 01 | 02 | ||||
| 05 | 06 | 07 | 08 | 09 | 10 | ++++ | + | 01 | 02 | 03 | |||
| 06 | 07 | 08 | 09 | 10 | 11 | + | + | 01 | 02 | 03 | 04 | ||
| 07 | 08 | 09 | 10 | 11 | 12 | + | + | 01 | 02 | 03 | 04 | 05 | |
| 08 | 09 | 10 | 11 | 12 | + | + | 01 | 02 | 03 | 04 | 05 | 06 | |
| 09 | 10 | 11 | 12 | +++++ | + | 02 | 03 | 04 | 05 | 06 | 07 | ||
| 10 | 11 | 12 | + | +++++ | 03 | 04 | 05 | 06 | 07 | 08 | |||
| 11 | 12 | +++ | + | 04 | 05 | 06 | 07 | 08 | 09 | ||||
| 12 | +++ | + | 05 | 06 | 07 | 08 | 09 | 10 | |||||
| + | + | 06 | 07 | 08 | 09 | 10 | 11 | ||||||
| + | + | 07 | 08 | 09 | 10 | 11 | 12 | ||||||
| + | ++ | 08 | 09 | 10 | 11 | 12 | |||||||
| + | + | 09 | 10 | 11 | 12 | ||||||||
| ++++ | + | 10 | 11 | 12 | |||||||||
| + | +++++ | 11 | 12 | ||||||||||
| + | + | 12 |
По группе крови
Беременным в обязательном порядке определяют группы крови и резус-факторы, эти данные могут помочь определить, кого ожидать будущей маме. Результаты соединения группы крови матери и отца систематизированы в таблице.
| Мамина группа крови | Папина группа крови | |||
| 1 | 2 | 3 | 4 | |
| 1 | д | м | д | м |
| 2 | м | д | м | д |
| 3 | д | м | м | м |
| 4 | м | д | м | м |
Несмотря на множество положительных отзывов о данном методе, существует большая доля вероятности ошибочного результата. Для установления пола будущего младенца с помощью групп крови имеют значение многие индивидуальные особенности.
По резус-фактору крови
Для рассматриваемого вопроса значение может иметь не только группа крови, но и резус-фактор супругов. Как определить пол ребенка без УЗИ в домашних условиях по этим сведениям?
Союз женщин с положительными значениями этой системы крови с мужчинами, имеющими отрицательный резус-фактор, повышает шансы появления мальчика. Положительный резус-фактор обоих родителей чаще способствует рождению принцесс. В паре, где женщина носительница отрицательного резус-фактора, а у мужчины – положительный, обычно ожидают появление мальчиков.
Если доверять этой методике, то многим семьям, желающим иметь разнополых детей, не стоит на это рассчитывать. Очень сомнительная методика, но можно и ее проверить, к тому же расчет совсем простой.
Основные признаки
Основной признак в 12 недель беременности — это уменьшения проявлений токсикоза. Хотя иногда тошнота и рвота может сохраняться до 4-5 месяцев. В 12 акушерских недель беременности все еще может сохраняться нестабильность в эмоциональной сфере.
Плохое самочувствие, как правило, сохраняется в случае многоплодной беременности. И только в срок 12 недель беременности от зачатия, приблизительно через две недели, начинают исчезать неприятные симптомы. Срок беременности двенадцать недель также может отмечаться другими явными признаками:
- Увеличением груди.
- Незначительным увеличением живота.
- Периодической головной болью.
- Отеками ног.
- Развитием варикозного расширения вен.
- Учащением мочеиспускания.
Ощущения в животе для каждой женщины всегда индивидуальны. Чаще всего, беременность 12-13 недель характеризуется чувством некоторой «стянутости» в зоне бедер. Это связано с увеличением размеров матки, которая уже не помещается в тазовом пространстве. Этот орган постепенно перемещается в брюшную полость и оказывает давление на соседние органы.
Когда имеется необходимость определения пола
Бывают некоторые ситуации, когда родителям необходимо знать какого пола у них родится ребенок. Причем чем раньше узнается данная информация, тем лучше. Наиболее благоприятным временем для этого является срок 12 недель. Обычно это требование выдвигается при наличии генетических заболеваний, которые передаются исключительно по женской или мужской линии.
Для получения важной информации вначале определение пола ребенка производится путем ультразвуковой диагностики. При наличии каких-либо сомнений, может потребоваться биопсия, которая обычно выполняется на 12-недельном сроке
Она позволяет не только точно определить половую принадлежность ребенка, но и обнаружить наличие хромосомных нарушений. Данную процедуру назначают исключительно при серьезной необходимости, поскольку она может увеличить риск преждевременных родов.
Фото УЗИ на сроке 12 недель в 3 D позволяет четче определить, кто же родится у пары
Анализ крови на первом скрининге в 11-12 недель
На сроке 11-12 недель делают двойной тест на кровь. Это значит, что проверяют два самых важных показателя – хорионический гонадотропин человека и PAPP-A.
Если уровень ХГЧ, наоборот, повышен, врач проводит дополнительные исследования на обнаружение синдрома Дауна.
Конечно, есть и нюансы, которые врач должен учитывать. Например, при многоплодной беременности все значения, в том чисел и ХГЧ, буду завышены. Показатели зависят и от веса будущей матери. Если у женщины много лишнего веса, уровень ХГЧ также будетвысок. При небольшом весе и количество гормона будет меньше.
Белок PAPP-A – это еще один маркер, который может многое рассказать о развитии плода. Его вырабатывает эмбриональный слой, внедряясь в стенки матки. Если уровень белка в крови не соответствует норме, это может говорить об угрозе выкидыша или синдроме Эдварда.